Хвароба Альцгеймера
Хваро́ба Альцге́ймера, або Сені́льная дэме́нцыя альцге́ймераўскага ты́пу — найбольш распаўсюджаная форма дэменцыі, нейрадэгенератыўнае захворванне, упершыню было апісана ў 1906 годзе нямецкім псіхіятрам Алоісам Альцгеймерам. Як правіла, яно выяўляецца ў людзей старэйшых за 65 гадоў[3], але існуе і ранняя хвароба Альцгеймера — рэдкая форма захворвання. Агульнасусветная захворваемасць на 2006 год ацэньвалася ў 26,6 млн чалавек, да 2050 года колькасць хворых можа вырасці ў чатыры разы[4].
У кожнага чалавека хвароба працякае па-свойму, але пры гэтым назіраецца шэраг агульных сімптомаў[5]. Першыя заўважныя праявы звычайна памылкова звязваюць з састарэлым узростам або тлумачаць уплывам стрэсу[6].
Найчасцей на ранніх стадыях назіраецца разлад кароткачасовай памяці. Гэты сімптом можа праяўляцца, напрыклад, няздольнасцю ўспомніць нядаўна завучаную інфармацыю. Пры звяртанні да ўрача і падазрэнні на хваробу Альцгеймера для ўдакладнення дыягназу звычайна аналізуюць паводзіны, праводзяць серыю кагнітыўных тэстаў, калі магчыма, праводзіцца магнітна-рэзанансная тамаграфія (МРТ)[7].
З развіццём хваробы адбываецца страта доўгачасовай памяці[6][8]. Паступовая страта функцый арганізма вядзе да смерці[9]. Індывідуальны прагноз ускладнены праз варыяцыі ў тэрміне цячэння хваробы, якая можа развівацца падспудна на працягу доўгага часу, перш чым стануць заўважныя сімптомы і будзе пастаўлены дыягназ. Сярэдняя працягласць жыцця пасля пастаноўкі дыягназу складае каля 7 гадоў[10], менш за 3 % хворых жывуць больш за 14 гадоў[11].
У сучаснасці не дасягнута поўнае разуменне прычын і цячэння хваробы Альцгеймера. Даследаванні даюць падставы меркаваць аб асацыяцыі хваробы з назапашваннем бляшак і нейрафібрылярных клубкоў у тканках мозга. Сучасныя метады тэрапіі толькі крыху змягчаюць сімптомы, але пакуль не дазваляюць ані спыніць, ані запаволіць развіццё захворвання. Мноства перспектыўных метадаў тэрапіі дасягнулі этапу клінічных выпрабаванняў, колькасць якіх на 2008 год складала больш за 500, але няясна, ці будзе даказана іх эфектыўнасць. У 2013 годзе метад глыбокай транскраніяльнай магнітнай стымуляцыі[en] (Deep TMS) атрымаў знак адабрэння «CE Mark» для лячэння як сімптомаў хваробы Альцгеймера, гэтак і іншых захворванняў[12][13]. Дзве амерыканскія кампаніі спынілі распрацоўку колішняга перспектыўнага прэпарата для палягчэння наступстваў страты памяці пры хваробе Альцгеймера пасля двух клінічных даследаванняў, падчас якіх сродак не змог дапамагчы хворым. Даследчыкі паведамілі, што станоўчая дынаміка захворвання ў пацыентаў у лёгкай або ранняй стадыі хваробы Альцгеймера не адрознівалася ад гэтакай у кантрольнай групе пацыентаў, якім давалі плацэба. Кампаніі «Pfizer» і «Johnson&Johnson» заявілі, што ўсе іншыя даследаванні ў гэтай галіне былі спынены. У дадзены момант эфектыўных лекаў ад хваробы Альцгеймера не існуе[14]. Прапаноўваецца мноства спосабаў папярэдзіць хваробу Альцгеймера, але не быў адзначаны іх уплыў на цячэнне захворвання і яго цяжкасць. Як для прафілактыкі, гэтак і для барацьбы з хваробай часта рэкамендуюць займацца фізічнымі практыкаваннямі, стымуляваць мысленне і прытрымлівацца збалансаванай дыеты[15].
Хвароба Альцгеймера адносіцца да захворванняў, якія накладваюць найбольш цяжкі фінансавы цяжар на грамадства ў развітых краінах[16][17].
Гісторыя даследавання

Урачы і філосафы Старажытных Грэцыі і Рыма звязвалі старасць з аслабленнем розуму, аднак толькі ў 1901 г. нямецкі псіхіятр Алоіс Альцгеймер адзначыў выпадак хваробы, якая ў будучыні была названа ў яго гонар. Аналіз захворвання пяцідзесяцігадовай Аўгусты Дэтэр ён апублікаваў упершыню ў 1906 г., пасля таго як пацыентка, за якой ён назіраў, памерла[18][19][20]. На працягу наступных пяці гадоў у медыцынскай літаратуры з’явіліся яшчэ 11 падобных апісанняў, прычым некаторыя з іх ужо выкарыстоўвалі тэрмін «хвароба Альцгеймера»[21]. Эміль Крэпелін быў першым, хто назваў хваробу Альцгеймера самастойным захворваннем. У 1910 г. ён вылучыў яе ў якасці падтыпу сенільнай дэменцыі ў восьмым выданні свайго падручніка па псіхіятрыі, надаўшы ёй паралельную назву «прэсенільная дэменцыя»[22].
Дыягназ хваробы Альцгеймера на працягу большай часткі XX ст. ставілі толькі адносна маладым пацыентам, у якіх першыя сімптомы дэменцыі выяўляліся ва ўзросце ад 45 да 65 гадоў. Тэрміналогія змянілася пасля праведзенай у 1977 г. канферэнцыі па хваробе Альцгеймера, удзельнікі якой прыйшлі да высновы, што клінічныя і паталагічныя праявы прэсенільнай і сенільнай дэменцый практычна ідэнтычныя, хаця і не выключылі існавання этыялагічных адрозненняў[23]. Паступова дыягназ пачалі ставіць незалежна ад узросту[24], хаця пэўны час для апісання хваробы ў асоб старэйшых за 65 гадоў усё яшчэ выкарыстоўвалі тэрмін «сенільная дэменцыя альцгеймераўскага тыпу» (SDAT), захоўваючы «класічны» дыягназ хваробы Альцгеймера для больш маладых. У выніку тэрмін «хвароба Альцгеймера» быў фармальна прыняты ў медыцынскую наменклатуру як назва захворвання, якое дыягнастуецца незалежна ад узросту пры наяўнасці адпаведных сімптомаў, якія развіваюцца характэрным чынам і суправаджаюцца з’яўленнем тыповых нейрапаталагічных прыкмет[25].
Эпідэміялогія

| Узрост | Захворваемасць (новыя выпадкі) на тысячу чалавека-гадоў |
|---|---|
| 65-69 | 3 |
| 70-74 | 6 |
| 75-79 | 9 |
| 80-84 | 23 |
| 85-89 | 40 |
| 90- | 69 |
Два асноўныя паказчыкі, якія выкарыстоўваюцца ў эпідэміялагічных даследаваннях — захворваемасць і распаўсюджанасць захворвання. Захворваемасць адлюстроўвае колькасць новых выпадкаў на адзінку чалавека-часу (звычайна колькасць новых выпадкаў на тысячу чалавека-гадоў), а распаўсюджанасць захворвання дазваляе меркаваць аб агульнай колькасці пакутуючых на хваробу ў папуляцыі ў канкрэтны момант часу.
Кагортныя лангіцюдныя даследаванні (падчас якіх першапачаткова здаровая папуляцыя адсочваецца на працягу многіх гадоў) дазваляюць меркаваць аб захворваемасці на ўзроўні 10-15 новых выпадкаў на тысячу чалавека-гадоў для ўсіх тыпаў дэменцыі і 5-8 выпадкаў для хваробы Альцгеймера[26][27], што складае прыкладна палову ад агульнай колькасці штогадовых дыягназаў. Састарэлы ўзрост з’яўляецца галоўным фактарам рызыкі, што адлюстроўваецца ў статыстыцы: на кожныя 5 гадоў пасля 65-гадовага ўзросту паказчык рызыкі павялічваецца прыкладна ў два разы, вырастаючы ад 3 выпадкаў у 65 гадоў да 69 выпадкаў на тысячу чалавека-гадоў к 95 гадам[26][27]. Існуюць і палавыя адрозненні: жанчыны часцей захворваюць на хваробу Альцгеймера, асабліва пасля 85 гадоў[27][28].
Распаўсюджанасць хваробы ў папуляцыі залежыць ад розных фактараў, у тым ліку ад захворваемасці і смяротнасці. Паколькі захворваемасць расце з узростам, неабходна заўжды ўлічваць сярэдні ўзрост насельніцтва ў мясцовасці, дзе праводзяцца даследаванні. У ЗША па стане на 2000 г. каля 1,6 % насельніцтва, як у цэлым, гэтак і ў групе 65-74 гадоў, мелі хваробу Альцгеймера. У групе 75-84 гадоў гэты паказчык складаў ужо 19 %, а сярод грамадзян, чый узрост перавысіў 84 гады, распаўсюджанасць хваробы складала 42 %[29][30]. У менш развітых краінах распаўсюджанасць хваробы ніжэйшая[31]. Па дадзеных СААЗ, у 2005 г. на дэменцыю хварэлі 0,379 % сусветнага насельніцтва, а прагноз на 2015 г. дасягаў значэння 0,441 %, пры гэтым прагноз на 2030 г. складаў 0,556 %[32]. Да падобных высноў прыходзяць і аўтары іншых прац[31]. Яшчэ адно даследаванне дазваляе меркаваць аб тым, што у 2006 г. распаўсюджанасць хваробы ў свеце складала 0,40 % (інтэрвал 0,17 % — 0,89 %, абсалютная колькасць — 26,6 млн чалавек, з інтэрвалам 11,4—59,4 млн) і прадказвае, што долевы паказчык вырасце ў два разы, а абсалютная колькасць хворых — у чатыры разы да 2050 г.[4][33]
Этыялогія
Прычыны большасці выпадкаў хваробы Альцгеймера да гэтага часу невядомыя, акрамя 1 % — 5 % выпадкаў, калі генетычныя асаблівасці былі выяўлены[34]. Некалькі канкурыруючых гіпотэз спрабуюць растлумачыць этыялогію хваробы.
Генетычная гіпотэза
Генетычная гіпотэза ўзнікнення хваробы Альцгеймера (асабліва парушэння памяці) базіруецца на даследаваннях блізнят і сямейных даследаваннях. Было высветлена, што імавернасць атрымаць хваробу ў спадчыну ляжыць у дыяпазоне ад 49 % да 79 %[35][36]. Прыкладна 0,1 % выпадкаў хваробы Альцгеймера складаюць сямейныя формы, якія перадаюцца па аўтасомна-дамінантным тыпе і праяўляюцца да 65 гадоў[37]. Гэта форма хваробы вядомая пад назвай «ранняя сямейная форма хваробы Альцгеймера». Большасць выпадкаў гэтай формы развіваюцца праз мутацыі ў адным з трох генаў: у тым, што кадзіруе папярэднік бэта-амілоіду (ПБА), або ў генах, што кадзіруюць сінтэз прэсенілінаў 1 і 2[38]. Большасць мутацый у генах, адказных за ПБА і прэсеніліны, вядуць да павелічэння прадукцыі маленькіх бялкоў з назвай Aβ42, які з’яўляецца галоўным кампанентам сенільных бляшак[39]. Некаторыя жа мутацыі толькі змяняюць суадносіны паміж Aβ42 і іншымі буйнейшымі формамі (напрыклад, Aβ40) без павелічэння ўзроўню Aβ42[40][41]. Гэта сведчыць аб тым, што мутацыі, звязаныя з прэсенілінамі, могуць выклікаць хваробу, нават калі яны зніжаюць агульную колькасць прадукцыі Aβ, і можа прывесці да адкрыцця іншых роляў прэсенілінаў або ўзаемадзеяння паміж ПБА і Aβ. Існуюць таксама пратэкцыйныя варыянты генаў сінтэзу ПБА[42].
Большасць выпадкаў хваробы Альцгеймера не маюць аўтасомна-дамінантнага механізму вертыкальнай перадачы і называюцца «спарадычная хвароба Альцгеймера», у якой фактары навакольнага асяроддзя і генетычныя адрозненні могуць іграць ролю фактараў рызыкі. Найбольш вядомым генетычным фактарам рызыкі з’яўляецца наследаванне алеля ε4 апаліпапратэіну E (АПАE)[43][44]. Ад 40 % да 80 % людзей з хваробай Альцгеймера маюць прынамсі адзін алель АПАЕε4[44]. АПАЕε4 алель павялічвае рызыку хваробы ў 3 разы ў гетэразігот і ў 15 разоў у гомазігот[37]. Як і ў выпадках з многімі іншымі захворваннямі чалавека, эфекты навакольнага асяроддзя і генетычныя мадыфікатары выяўляюцца ў няпоўнай пенетрантнасці. Напрыклад, некаторыя нігерыйскія папуляцыі не маюць суадносін паміж дозай АПАЕε4 і выпадкамі хваробы Альцгеймера, што, аднак, назіраецца ва ўсіх іншых людскіх папуляцыях[45][46]. Першыя спробы правесці скрынінг 400 генаў, якія, магчыма, маглі бы кадзіраваць познюю форму спарадычнай хваробы Альцгеймера (ПФХА), не прынеслі плёну[37][38]. Пазнейшыя поўнагеномныя пошукі асацыяцый (ППА) знайшлі 19 зон у генах, якія, імаверна, павялічваюць рызыку хваробы[47]. Гэта наступныя гены: CASS4, CELF1, FERMT2, HLA-DRB5, INPP5D, MEF2C, NME8, PTK2B, SORL1, ZCWPW1, SIC24A4, CLU, PICALM, CR1, BIN1, MS4A, ABCA7, EPHA1 і CD2AP[47].
Мутацыі ў гене TREM2 асацыююцца з павелічэннем рызыкі развіцця хваробы Альцгеймера ў 3-5 разоў[48][49]. Меркаваны механізм дзеяння муціраваўшага гена ў тым, што лейкацыты ў галаўным мозгу губляюць здольнасць кантраляваць колькасць прысутнасці бэта-амілоіду.
Халінергічная гіпотэза
Найстарэйшай гіпотэзай, на якой базіруецца большасць сучасных стратэгій лекавай тэрапіі, з’яўляецца халінергічная[50], сутнасць якой у тым, што развіццё хваробы Альцгеймера звязваюць са змяншэннем сінтэзу нейратрансмітара ацэтылхаліну. Халінергічная гіпотэза не заслужыла шырокай падтрымкі пераважна таму, што лекі, якія лечаць дэфіцыт ацэтылхаліну, не прынеслі плёну. Меркавалася таксама наяўнасць іншых халінергічных эфектаў: напрыклад, ініцыяцыя масіўнай агрэгацыі амілоіду[51], якая вядзе да генералізаванага нейразапалення[52].
Амілоідная гіпотэза
У 1991 г. была распрацавана амілоідная гіпотэза, якая сцвярджала, што пазаклетачныя назапашванні бэта-амілоіду (Aβ) з’яўляюцца фундаментальнай прычынай хваробы[53][54]. Гэта гіпотэза падтрымлівалася тым, што ген, які кадзіруе папярэднік бэта-амілоіду (ПБА), знаходзіцца ў 21-й храмасоме, а людзі з трысаміяй па 21-й храмасоме (сіндром Даўна), маючы лішнюю 21-ю храмасому, амаль заўсёды захворвалі на хваробу Альцгеймера к 40 гадам[55][56]. Таксама АПАЕ4, спецыфічная ізаформа апаліпапратэіну, з’яўляецца вялікім генетычным фактарам рызыкі для хваробы Альцгеймера. У той час, калі апаліпапратэіны павялічваюць разбурэнне бэта-амілоіду, некаторыя іх ізаформы недастаткова эфектыўныя (як АПАЕ4), што вядзе да назапашвання амілоіду ў мозгу[57]. Далейшыя доказы былі атрыманы праз тое, што трансгенныя мышы, якія экспрэсіравалі мутантную форму чалавечага ПБА, развівалі фібрылярныя амілоідныя бляшкі і паталогію мозга, падобную да хваробы Альцгеймера, пры якой на першае месца выходзілі дэфекты прасторавага навучання[58][59][60][61].
Была распрацавана эксперыментальная вакцына, якая дазваляла «чысціць» амілоідныя бляшкі ў першых выпрабаваннях на людзях, аднак яна не аказала ніякага значнага эфекту на дэменцыю[62]. Даследчыкі меркавалі, што пазабляшачныя алігамеры Aβ з’яўляюцца паталагічным субстратам для развіцця паталогіі. Гэтыя таксічныя алігамеры, вядомыя таксама пад назвай амілоід-атрыманыя дыфундзіруючыя ліганды (ААДЛ), звязваюцца з паверхняй рэцэптара на нейроне і змяняюць структуру сінапса, парушаючы такім чынам нейранальную камунікацыю[63]. У ролі сігнальнай малекулы алігамеры Aβ нагадваюць па структуры прыёнавыя бялкі, якія выклікаюць губчатую энцэфалапатыю буйнога рагатага быдла, а таксама хваробу Кройцфельта — Якаба (аналагічнае чалавечае захворванне), прычым механізм нейрадэгенерацыі пры вышэй згаданых захворваннях нагадвае гэтакі пры хваробе Альцгеймера[64].
У 2009 г. гэта тэорыя была дапоўнена здагадкай, што не толькі непасрэдна сам бэта-амілоід, але і яго блізкі «сваяк» (бэта-амілоідападобны бялок) можа быць вінаваты ў развіцці хваробы. Тэорыя сцвярджае, што амілоідападобны механізм, які скарачае колькасць нейранальных сувязей у галаўным мозгу ў фазе хуткага росту ў пачатку жыцця, можа быць запушчаны асацыяванымі з узростам працэсамі ў старасці, што і прыводзіць да характэрнай неўралагічнай сімптаматыкі хваробы Альцгеймера[65]. N-ПБА (фрагмент ПБА з N-канца пептыду) сумежны з бэта-амілоідам і адшчапляецца ад ПБА аднолькавымі ферментамі. N-ПБА запускае шлях самазнішчэння, звязваючыся з нейранальным рэцэптарам, які называюць «рэцэптар смерці 6» (РС6, які таксама вядомы пад назвай TNFRSF21)[65]. РС6 у вялікіх колькасцях экспрэсіруецца ў аддзелах чалавечага мозга, якія найболей пакутуюць ад хваробы Альцгеймера, таму магчыма, што N-ПБА/РС6 шлях можа ствараць пашкоджанні ў старэючым мозгу. У гэтай мадэлі бэта-амілоід іграе камплементарную ролю, парушаючы сінаптычную функцыю.
Тау-гіпотэза

Сутнасць тау-гіпотэзы ў тым, што парушэнні нармальнай структуры тау-бялка могуць прывесці да развіцця каскада хваробы[66]. У адпаведнасці з гэтай мадэллю, гіперфасфарыліраваны тау пачынае групавацца ў пары з іншымі ніткамі тау. У выніку ўтвараюцца нейрафібрылярныя клубкі ўнутры целаў нервовых клетак[67]. Калі гэта адбываецца, мікратубулы дэзінтэгруюць, разбураючы структуры клетачнага цыташкілета, што прыводзіць да блоку транспартнай сістэмы нейрона[68]. Спачатку гэта можа праявіцца ў парушэннях біяхімічнай камунікацыі паміж нейронамі, а потым прывесці да смерці клетак[69].
Іншыя гіпотэзы
Меркавалася, што вірус простага герпесу 1 тыпу грае прычынную ролю ў развіцці хваробы ў людзей, якія маюць ген АПАЕ[70].
Клетачны гамеастаз іонных медзі, жалеза і цынку парушаецца пры хваробе Альцгеймера, таму дагэтуль застаецца невядомым, ці з’яўляецца гэта прычанай змен у бялках або, наадварот, гэта наступства бялковых змен. Канцэнтрацыя іонаў залежыць (ці ўплывае) на тау, ПБА і АПАЕ[71]. Некаторыя даследаванні паказалі сувязь павышанай рызыкі развіцця хваробы Альцгеймера з фактарамі навакольнага асяроддзя, як, напрыклад, празмернае пападанне ў арганізм металаў, у прыватнасці алюмінію[72]. Зрэшты, якасць некаторых з гэтых даследаванняў крытыкавалася[73][74], і іншыя даследаванні прыйшлі да высновы, што няма сувязі паміж фактарамі навакольнага асяроддзя і развіццём хваробы Альцгеймера[75]. Некаторыя даследчыкі зрабілі здагадку, што харчовая медзь можа граць прычынную ролю[76].
У той час, калі некаторыя даследаванні сцвярджаюць, што экстрэмальна нізкія частоты электрамагнітных палёў могуць павялічыць рызыку развіцця хваробы Альцгеймера[77], большасць навуковай супольнасці схіляецца да думак, што патрабуюцца далейшыя эпідэміялагічныя і лабараторныя даследаванні, каб праліць святло на гэту гіпотэзу[78]. Курэнне з’яўляецца значным фактарам рызыкі хваробы Альцгеймера[79]. Сістэмныя маркеры прыроджанага імунітэту з’яўляюцца фактарамі рызыкі позняй формы хваробы Альцгеймера[80].
Іншая гіпотэза звязвае хваробу з натуральным (праз старэнне) распадам міэліну ў галаўным мозгу. Жалеза, якое высвабаджаецца ў выніку старэння, магчыма, і выклікае далейшыя пашкоджанні. Гамеастатычныя працэсы рэпарацыі міэліну спрыяюць развіццю такіх бялковых назапашванняў, як бэта-амілоід і тау[81][82][83].
Акісляльны стрэс і парушэнні гамеастазу ў метабалізме біяметалаў могуць ўносіць значны ўклад у развіццё паталогіі[84][85][86]. З гэтага пункту гледжання, антыаксіданты з нізкай малекулярнай масай, як, напрыклад, мелатанін, будуць перспектыўнымі ў прафілактыцы і лячэнні[87].
Хворыя на хваробу Альцгеймера людзі маюць страту 70 % клетак блакітнай плямы, якія прадуцыруюць норадрэналін (дадатковы норадрэналін, бо яго як нейрамедыятара хапае), які лакальна дыфундзіруе з «пухірочкаў» у якасці эндагеннага супрацьзапаленчага агенту ў мікраасяроддзі вакол нейронаў, гліяльных клетак і крывяносных судзін у неакортэксе і гіпакампе[88]. Было высветлена, што норадрэналін стымулюе мікраглію мышэй спыняць Aβ-індуцыраваную прадукцыю цытакінаў і нават спрыяе фагацытозу самога Aβ[88]. Гэта сведчыць аб тым, што дэгенерацыя блакітнай плямы можа быць прычынай павышанага назапашвання Aβ падчас хваробы Альцгеймера ў галаўным мозгу[88].
Існуюць доказы (зрэшты, якія маюць не найвышэйшую ступень верагоднасці), што дыханне забруджаным паветрам можа быць вырашальным фактарам развіцця хваробы Альцгеймера[89].
Патагенез
Паталагічная фізіялогія
Нейрапаталогія
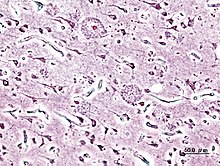
Хвароба характарызуецца стратай нейронаў і сінаптычных сувязей у кары галаўнога мозга і пэўных субкартыкальных абсягах. Гібель клетак вядзе да яскравай атрафіі пашкоджаных участкаў, у тым ліку да дэгенерацыі скроневых і цемевай долей, участкаў франтальнай кары і паясной звіліны[90].
Як амілоідныя бляшкі, гэтак і нейрафібрылярныя клубкі, добра заўважныя пад мікраскопам падчас пасмяротнага аналізу ўзораў мозга хворых[91]. Бляшкі ўяўляюць сабой шчыльныя, у большасці выпадкаў нерастваральныя назапашванні бэта-амілоіду і клетачнага матэрыялу ўнутры і звонку нейронаў. Унутры нервовых клетак яны растуць, утвараючы нерастваральныя закручаныя спляценні валокнаў, якія часта называюць клубкамі. У многіх састарэлых людзей у мозгу ўтвараецца пэўная колькасць бляшак і клубкоў, аднак падчас хваробы Альцгеймера іх болей у пэўных участках мозга, як, напрыклад, скроневыя долі[92].
Біяхімія

Было заўважана, што хвароба Альцгеймера заўжды суправаджаецца пратэінпатыяй — назапашваннем у тканках мозга ненармальна згорнутых бялкоў — бэта-амілоіду і тау-бялка[93]. Бляшкі ўтвараюцца з малых пептыдаў даўжынёй у 39-43 амінакіслаты, якія называюцца бэта-амілоідам. Бэта-амілоід з’яўляецца фрагментам больш буйнога бялка — папярэдніка бэта-амілоіду. Гэты трансмембранны бялок іграе важную ролю ў росце нейрона, яго выжыванні і аднаўленні пасля пашкоджанняў[94][95]. Падчас хваробы Альцгеймера па невядомых дагэтуль прычынах ПБА падвяргаецца пратэолізу — раздзяляецца на пептыды пад уздзеяннем ферментаў[96]. Бэта-амілоідныя ніці, якія ўтвараюцца адным з пептыдаў, зліпаюцца ў міжклетачнай прасторы ў шчыльныя ўтварэнні, якія прынята называць сенільнымі бляшкамі[97].
Ненармальная агрэгацыя тау-бялка была апісана вышэй ў раздзеле «‘‘Этыялогія’’», падраздзеле «‘‘Тау-гіпотэза’’».
Паталагічны механізм
Невядома, як менавіта парушэнне сінтэзу з наступным назапашваннем бэта-амілоідных пептыдаў выклікае паталагічныя адхіленні пры хваробе Альцгеймера[98]. Амілоідная гіпотэза традыцыйна ўказвала на назапашванне бэта-амілоіду як на асноўную падзею, якая запускала працэс нейранальнай дэгенерацыі. Прынята лічыць, што назапашванні парушаюць гамеастаз іонаў кальцыю ў клетцы і правакуюць апаптоз[99]. Вядома, што месцам назапашвання бэта-амілоіду ў нейронах пацыентаў з’яўляюцца мітахондрыі, таксама гэты пептыд інгібіруе працу некаторых ферментаў і ўплывае на выкарыстанне глюкозы[100].
Запаленчыя працэсы і цытакіны могуць іграць ролю ў патафізіялогіі. Паколькі запаленне з’яўляецца прыкметай пашкоджання тканак пры любой хваробе, пры хваробе Альцгеймера яно можа граць другасную ролю ў дачыненні да асноўнай паталогіі або ўяўляць сабой маркер імуннай рэакцыі[101].
Кірункі даследаванняў
У 2008 г. больш за 400 фармацэўтычных прэпаратаў знаходзіліся на стадыі тэсціравання ў розных краінах свету. Прыкладна чвэрць з іх праходзілі III фазу клінічных выпрабаванняў, пры паспяховым завяршэнні якой пытанне аб ужыванні сродка разглядаецца рэгулюючымі органамі[102].
Існуе кірунак клінічных даследаванняў, скіраваны на карэкцыю базавых паталагічных змен. Адной з тыповых мішэней для прэпаратаў, якія праходзяць тэсціраванне, з’яўляюцца назапашванні бэта-амілоіду, якія неабходна скараціць. Выпрабоўваюцца такія метады, як імунатэрапія або вакцынацыя супраць амілоіднага бялку. У адрозненні ад звычайнай вакцынацыі, якая ажыццяўляецца загадзя, у выпадку хваробы Альцгеймера вакцына будзе ўводзіцца пацыентам, якія ўжо маюць дыягназ. У адпаведнасці з канцэпцыяй даследчыкаў, імунная сістэма хворага павінна навучыцца распазнаваць і атакаваць адкладанні амілоіду, змяншаючы іх памеры і палягчаючы цячэнне хваробы[103][104][105]. У якасці канкрэтнага прыкладу вакцыны можна прывесці малекулу ACC-001[106][107], клінічныя выпрабаванні якой былі замарожаны ў 2008 г.[108] Іншы падобны сродак — бапінейзумаб, штучнае антыцела, якое па сваёй сутнасці ідэнтычнае натуральнаму проціамілоіднаму антыцелу[109]. Таксама ў распрацоўцы знаходзяцца нейрапратэктарныя сродкі, напрыклад, AL-108[110], і інгібітары метала-бялковых узаемадзеянняў, такія як PBT2[111]. Гібрыдны бялок этанерцэпт, які дзейнічае як TNF-інгібітар, дэманструе абнадзейваючыя вынікі[112][113][114].
Падчас клінічных выпрабаванняў, праведзеных у 2008 г., у пацыентаў на пачатковай і ўмеранай стадыях былі адзначаны станоўчыя зрухі ў цячэнні хваробы пад уздзеяннем тэтраметылтыяніну хларыду, які інгібіруе агрэгацыю тау-бялку[115][116] і антыгістаміну дымебону[117].
Каб забяспечыць вучоным з розных краін магчымасць абменьвацца ідэямі і гіпотэзамі, а таксама даць магчымасць усім зацікаўленым атрымаць звесткі аб найноўшых навуковых даследаваннях, быў створаны анлайн-праект «Alzheimer Research Forum».
У кастрычніку 2000 г. вучонымі са Стэнфардскага ўніверсітэта быў запушчаны праект размеркаваных вылічэнняў «Folding@home» для камп’ютарнага мадэлявання згортвання (фолдынгу) малекул бялкоў і выяўлення прычын узнікнення хвароб, якія выклікаюцца дэфектнымі бялкамі: Альцгеймера, Паркінсона і іншых.
Клінічная карціна
Цячэнне хваробы падзяляюць на чатыры стадыі, прычым падчас змены стадый назіраецца прагрэс кагнітыўных і функцыянальных парушэнняў.
Прэдэменцыя
Першыя сімптомы хваробы часта блытаюць з праявамі старэння або рэакцыяй на стрэс[6]. Найбольш раннія кагнітыўныя цяжкасці выяўляюцца ў некаторых людзей пры дэталёвым нейракагнітыўным тэсціраванні за 8 гадоў да пастаноўкі дыягназу[118][119][120]. Гэтыя першапачатковыя сімптомы могуць адбівацца на выкананні не самых цяжкіх штодзённых задач[121]. Найбольш заўважны разлад памяці, які выяўляецца ў цяжкасці пры спробе ўспомніць нядаўна завучаныя факты і ў няздольнасці засвоіць новую інфармацыю[122][123]. Малазаўважныя праблемы выканаўчых функцый: засяроджанасці, планавання, кагнітыўнай гнуткасці і абстрактнага мыслення або парушэнне семантычнай памяці (памяць аб значэнні слоў, аб узаемаадносінах канцэпцый) — таксама могуць быць сімптомам ранніх стадый хваробы Альцгеймера[124][125]. На гэтай стадыі можа адзначацца апатыя, якая застаецца самым устойлівым нейрапсіхіятрычным сімптомам на працягу ўсяго захворвання[126][127][128]. Таксама прэклінічную стадыю называюць, у залежнасці ад перакладу рознымі аўтарамі тэрміна «mild cognitive impairment» (MCI)[129], «мяккім кагнітыўным зніжэннем»[130] або «умераным кагнітыўным парушэннем»[131], але вядуцца спрэчкі аб тым, ці варта выкарыстоўваць апошнюю назву для пазначэння першай стадыі хваробы Альцгеймера або вылучыць у асобную дыягнастычную адзінку[132].
Ранняя дэменцыя
Прагрэсіруючае зніжэнне памяці і агнозія пры хваробе Альцгеймера рана ці позна вядуць да пацверджання дыягназу. У невялікай колькасці пацыентаў пры гэтым на першы план выступаюць не разлады памяці, а парушэнні мовы, выканаўчых функцый, успрымання або рухальныя разлады (апраксія)[133]. Хвароба па-рознаму адбіваецца на розных аспектах памяці. Старыя ўспаміны аб уласным жыцці (эпізадычная памяць), даўно завучаныя факты (семантычная памяць), імпліцытная памяць (несвядомая «памяць цела» аб парадку дзеянняў, напрыклад, аб тым, як выкарыстоўваць сталовыя прылады) у меншай ступені пашкоджваюцца ад разладу ў параўнанні з новымі фактамі або ўспамінамі[134][135]. Афазія пераважна характарызуецца збядненнем слоўнікавага запасу і зніжэннем бегласці мовы, што зніжае здольнасць да вуснага і пісьмовага выказвання думак. На гэтай стадыі хваробы чалавек звычайна здольны адэкватна апераваць простымі паняццямі падчас вусных зносін[136][137][138]. Пры маляванні, пісьме, апрананні адзення і іншых задачах з выкарыстаннем тонкай маторыкі чалавек можа падавацца нялоўкім з прычыны пэўных праблем з каардынацыяй і планаваннем рухаў[139]. З цягам часу чалавек часта яшчэ здольны выконваць многія задачы незалежна, аднак яму можа быць патрэбная дапамога або догляд пры спробах правесці маніпуляцыі, якія патрабуюць асаблівых кагнітыўных высілкаў[133].
Умераная дэменцыя
Здольнасць да незалежных дзеянняў зніжаецца з прычыны прагрэсіравання хваробы і пагаршэння стану пацыента[133]. Разлады мовы становяцца відавочнымі, бо са стратай доступу да слоўнікавага запасу чалавек усё часцей падбірае няслушныя словы на замену забытым (парафразія). Таксама ідзе страта навыкаў чытання і пісьма[136][140]. З часам усё болей парушаецца каардынацыя пры выкананні складаных паслядоўнасцей рухаў, што зніжае здольнасць чалавека спраўляцца з большасцю штодзённых задач[141]. На гэтым этапе ўзмацняюцца праблемы з памяццю, хворы можа не пазнаваць блізкіх сваякоў[142]. Колішняя некранутая доўгачасовая памяць таксама парушаецца[143] і адхіленні ў паводзінах становяцца больш заўважнымі. Звычайнымі з’яўляюцца такія нейрапсіхіятрычныя праявы, як бадзяжніцтва, вячэрняе абвастрэнне (англ. sundowning)[144], раздражняльнасць і эмацыянальная лабільнасць, якая выяўляееца ў плачы, спантаннай агрэсіі, у супраціўленні дапамозе і догляду. Сіндром несапраўднай ідэнтыфікацыі і іншыя сімптомы трызнення развіваюцца прыкладна ў 30 % пацыентаў[126][145][146][147]. Можа развіцца нетрыманне мачы[148]. У сваякоў хворага і асоб, якія яго даглядаюць, гэтыя сімптомы выклікаюць стрэс, які можа быць зменшаны перамяшчэннем пацыента з-пад хатняга догляду ў стацыянарную ўстанову[133][149].
Цяжкая дэменцыя
На апошняй стадыі хваробы Альцгеймера пацыент цалкам залежыць ад старонняй дапамогі. Валоданне мовай скарачаецца да выкарыстання адзінкавых фраз і нават асобных слоў, і ў выніку мова цалкам губляецца[136]. Нягледзячы на страту вербальных навыкаў, пацыенты часта здольныя разумець і адказваць узаемнасцю на эмацыянальныя звароты да іх[150]. Хаця на гэтым этапе ўсё яшчэ могуць быць праявы агрэсіі, значна часцей стан хворага характарызуецца апатыяй і знясіленнем[133], і з пэўнага моманту ён не ў стане ажыццявіць нават самыя простыя дзеянні без чужой дапамогі. Хворы губляе цягліцавую масу, перасоўваецца з цяжкасцямі і на пэўным этапе ўжо не можа пакінуць ложак[151], а потым і самастойна харчавацца[152]. Смерць звычайна надыходзіць праз староннія фактары, як, напрыклад, пнеўманія ці ТЭЛА, а не праз саму хваробу Альцгеймера[153][154].
Дыягностыка і дыферэнцыяльны дыягназ

Клінічны дыягназ хваробы Альцгеймера звычайна грунтуецца на анамнезе жыцця, спадчынным анамнезе, пры гэтым улічваюцца характэрныя неўралагічныя і нейрапсіхалагічныя прыкметы і выключаюцца альтэрнатыўныя дыягназы[155][156]. Каб адрозніць хваробу ад іншых паталогій і разнавіднасцей дэменцыі, могуць быць выкарыстаны складаныя метады медыцынскай візуалізацыі — камп’ютарная тамаграфія, магнітна-рэзанансная тамаграфія, аднафатонная эмісійная камп’ютарная тамаграфія або пазітронна-эмісійная тамаграфія[157]. Для больш дакладнай ацэнкі стану праводзіцца тэсціраванне інтэлектуальных функцый, у тым ліку памяці[6]. Медыцынскія арганізацыі распрацоўваюць дыягнастычныя крытэрыі з мэтай палегчыць дыягностыку практыкуючаму ўрачу і стандартызаваць працэс пастаноўкі дыягназу. Часам дыягназ пацвярджаецца або ўстанаўліваецца пасмяротна пры гісталагічным аналізе тканак мозга[158].
Дыягнастычныя крытэрыі
Нацыянальны інстытут неўралагічных і камунікатыўных разладаў і інсульту (NINCDS) і Асацыяцыя хваробы Альцгеймера склалі набор крытэрыяў, якія найчасцей ужываюцца для дыягностыкі хваробы Альцгеймера[159]. У адпаведнасці з крытэрыямі, для пастаноўкі клінічнага дыягназу хваробы Альцгеймера патрабуецца пацвердзіць наяўнасць кагнітыўных парушэнняў і меркаванага сіндрому дэменцыі падчас нейрапсіхалагічнага тэсціравання. Для канчатковага пацверджання дыягназу неабходны гістапаталагічны аналіз тканак мозга, прычым падчас зверкі прыжыццёвых дыягназаў па крытэрыях з пасмяротным аналізам былі адзначаны добрая статыстычная надзейнасць і правяральнасць[160]. Найчасцей парушэнні пры хваробе Альцгеймера закранаюць восем даменаў: памяць, моўныя навыкі, здольнасць успрымаць навакольнае, канструктыўныя здольнасці, арыентаванне ў прасторы, часе і ўласнай асобе, навыкі вырашэння праблем, функцыянавання, самазабеспячэння.
Гэтыя дамены эквівалентныя крытэрыям NINCDS-ADRDA, пералічаным у DSM-IV-TR[161][162].
Метады дыягностыкі


Нейрапсіхалагічныя тэсты, напрыклад, MMSE, шырока ўжываюцца для ацэнкі кагнітыўных парушэнняў, якія павінны прысутнічаць пры захворванні. Для атрымання надзейных вынікаў патрабуюцца больш разгорнутыя наборы тэстаў, асабліва на пачатковых стадыях хваробы[163][164]. У пачатку хваробы неўралагічны агляд звычайна не паказвае нічога незвычайнага, за выключэннем яскравых кагнітыўных адхіленняў, якія могуць нагадваць звычайную дэменцыю. З гэтай прычыны для дыферэнцыяльнай дыягностыкі хваробы Альцгеймера і іншых захворванняў важнае пашыранае неўралагічнае даследаванне[6]. Гутарка з членамі сям’і таксама выкарыстоўваецца падчас ацэнкі цячэння хваробы, паколькі сваякі могуць даць важную інфармацыю аб узроўні штодзённай актыўнасці чалавека і аб паступовым зніжэнні яго кагнітыўных здольнасцей[165]. У той жа момант, ува многіх выпадках раннія сімптомы дэменцыі застаюцца незаўважанымі ў сям’і і ўрач атрымоўвае ад сваякоў недакладную інфармацыю[166]. Дадатковыя тэсты ўзбагачаюць карціну інфармацыяй пра некаторыя аспекты хваробы і дазваляюць выключыць іншыя дыягназы. Аналіз крыві можа выявіць альтэрнатыўныя прычыны дэменцыі[6], якія зрэдку нават паддаюцца тэрапіі, якая накіроўвае развіццё хваробы ў адваротны бок[167]. Таксама ўжываюцца псіхалагічныя тэсты для выяўлення дэпрэсіі, якая можа як спадарожнічаць хваробе Альцгеймера, гэтак і з’яўляцца прычынай кагнітыўнага зніжэння[168][169].
Апаратура SPECT- і PET-візуалізацыі пры яе дасягальнасці можа быць выкарыстана для пацверджання дыягназу сумесна з іншымі метадамі ацэнкі, якія ўключаюць аналіз ментальнага статусу[170]. У людзей, якія ўжо хварэюць на дэменцыю, SPECT, па некаторых дадзеных, дазваляе больш эфектыўна дыферэнцыяваць хваробу Альцгеймера ад іншых прычын у параўнанні са стандартным тэсціраваннем і разглядам анамнезу[171]. Магчымасць назіраць адкладанні бэта-амілоіду ў мозгу жывых людзей з’явілася дзякуючы стварэнню ў Пітсбургскім універсітэце Пітсбургскага саставу B (PiB), які звязваецца з амілоіднымі адкладаннямі пры ўвядзенні ў арганізм. Кароткажывучы радыяактыўны ізатоп вуглярод-11 у злучэнні дазваляе вызначыць размеркаванне гэтага рэчыва ў арганізме і атрымаць карціну амілоідных адкладанняў у мозгу хворага з дапамогай ПЭТ-сканера[172][173][174]. Паказана таксама, што аб’ектыўным маркерам хваробы можа быць змяшчэнне бэта-амілоіду або тау-бялку ў спіннамазгавой вадкасці[175]. Гэтыя два новыя метады выклікалі прапановы аб распрацоўцы новых дыягнастычных крытэрыяў[6][159].
Лячэнне
Пакуль што ад хваробы Альцгеймера немагчыма вылечыцца; даступныя метады тэрапіі здольныя ў невялікай ступені паўплываць на сімптомы, але па сваёй сутнасці з’яўляюцца паліятыўнымі мерамі. З усяго комплексу мер можна вылучыць фармакалагічныя, псіхасацыяльныя і меры па доглядзе хворага.
Фармакатэрапія


Рэгулюючымі агенцтвамі, такімі як FDA і EMEA, зараз ухваленыя 4 прэпараты для тэрапіі кагнітыўных парушэнняў пры хваробе Альцгеймера — 3 інгібітары халінэстэразы і меманцін (NMDA-антаганіст). Пры гэтым няма такіх лекаў, сярод дзеянняў якіх было бы пазначана запавольванне або спыненне развіцця хваробы Альцгеймера.
Вядомай прыкметай хваробы Альцгеймера з’яўляецца паніжэнне актыўнасці халінергічных нейронаў[176]. Інгібітары халінэстэразы зніжаюць хуткасць разбурэння ацэтылхаліну (ACh), павышаючы яго канцэнтрацыю ў мозгу і кампенсуючы страту ACh, якая, у сваю чаргу, выклікаецца стратай халінергічных нейронаў[177]. Па стане на 2008 год, урачамі выкарыстоўваліся такія ACh-інгібітары, як данепезіл[178], галантамін[179] і рывастыгмін (у форме таблетак[180] і пластыру[181]). Ёсць сведчанні эфектыўнасці гэтых прэпаратаў на пачатковай і ўмеранай стадыях[182], а таксама некаторыя падставы для ўжывання іх на позняй стадыі. Толькі данепезіл ухвалены да ўжывання пры надыходзе цяжкай дэменцыі[183]. Выкарыстанне гэтых прэпаратаў пры мяккім кагнітыўным парушэнні не запаволіла надыходу хваробы Альцгеймера[184]. Сярод пабочных эфектаў прэпаратаў самымі распаўсюджанымі з’яўляюцца пачуццё нудзі і ваніты, якія звязаныя з лішкам халінергічнай актыўнасці; яны ўзнікаюць у 1 % — 10 % пацыентаў і могуць быць слаба- або ўмеранавыказанымі. Радзей сустракаюцца спазмы цягліц, брадыкардыя, зніжэнне апетыту, страта вагі, павелічэнне кіслотнасці страўнікавага соку[185][186][187][188][189].
Узбуджальны нейратрансмітар глутамат іграе важную ролю ў працы нервовай сістэмы, але яго лішак вядзе да празмернай актывацыі глутаматных рэцэптараў і можа выклікаць гібель клетак. Гэты працэс, які называецца эксайтатаксічнасцю, адзначаецца не толькі пры хваробе Альцгеймера, але і пры іншых станах, напрыклад, пры хваробе Паркінсона і рассеяным склерозе[190]. Прэпарат пад назвай меманцін[191], які першапачаткова ўжываўся для лячэння грыпу, інгібіруе актывацыю глутаматных NMDA-рэцэптараў[190]. Паказана ўмераная эфектыўнасць меманціну пры хваробе Альцгеймера ўмеранай і моцнай цяжкасці, але невядома, як ён дзейнічае на ранняй стадыі[192]. Рэдка адзначаюцца слабавыказаныя пабочныя эфекты, сярод іх — амарокі, замяшанне, заварот галавы, галаўны боль і змора[193]. У камбінацыі з данепезілам меманцін дэманструе «статыстычна значную, але клінічна ледзьве заўважную эфектыўнасць» у дзеянні на кагнітыўныя паказчыкі[194].
У пацыентаў, чыя паводзіны ўяўляюць праблему, антыпсіхотыкі могуць ва ўмеранай ступені знізіць агрэсію і ўздзейнічаць на псіхоз. У той жа час гэтыя прэпараты выклікаюць сур’ёзныя пабочныя эфекты, у прыватнасці, цэрэбраваскулярныя ўскладненні, рухальныя разлады і зніжэнне кагнітыўных здольнасцей, што выключае іх штодзённае выкарыстанне[195][196][197][198]. Пры доўгім прызначэнні антыпсіхотыкаў пры хваробе Альцгеймера адзначаецца павышаная смяротнасць[198].
Псіхасацыяльнае ўмяшанне

Псіхасацыяльнае ўмяшанне дапаўняе фармакалагічнае і можа быць падзеленае на наступныя падыходы:
- паводзінныя;
- эмацыянальныя;
- кагнітыўныя;
- стымулятарна-арыентаваныя.
Эфектыўнасць умяшання пакуль не асветлена ў навуковай літаратуры, да таго ж сам падыход распаўсюджваецца не на хваробу Альцгеймера, а на дэменцыю ў цэлым[199].
Паводзіннае ўмяшанне накіраванае на вызначэнне перадумоў і наступстваў праблемных паводзін і працу па іх карэкцыі. Пры выкарыстанні гэтага падыходу не адзначана паляпшэння агульнага ўзроўню функцыянавання[200], але магчыма змягчэнне асобных праблем, такіх як нетрыманне мачы[201]. Адносна ўздзеяння методык гэтага кірунку на іншыя паводзінныя адхіленні, як, напрыклад, бадзяжніцтва, не назапашана дастаткова якасных дадзеных[202][203].
Умяшанні, якія закранаюць эмацыянальную сферу, уключаюць у сябе тэрапію ўспамінамі (англ.: reminiscence therapy, RT), валідацыйную тэрапію, падтрымліваючую псіхатэрапію, сенсорную інтэграцыю («снузелен») і «сімуляцыю прысутнасці» (англ.: simulated presence therapy, SPT). Падтрымліваючая псіхатэрапія амаль не даследавалася навуковымі метадамі, але некаторыя клінічныя супрацоўнікі лічаць, што яна дае карысць пра спробе дапамагчы лёгка хворым пацыентам адаптавацца да захворвання[199]. Пры тэрапіі ўспамінамі (RT) пацыенты абмяркоўваюць перажытыя імі падзеі сам насам з тэрапеўтам або ў групе, часта з выкарыстаннем фатаграфій, прадметаў хатняга ўжытку, старых музыкальных і архіўных аўдыёзапісаў і іншых знаёмых прадметаў з мінулага. Хаця колькасць якасных даследаванняў эфектыўнасці RT невялікая, магчымае станоўчае ўздзеянне гэтага метаду на мысленне і настрой пацыента[204]. Сімуляцыя прысутнасці, якая грунтуецца на тэорыях прывязанасці, мае пад сабой прайграванне аўдыёзапісаў з галасамі найбліжэйшых сваякоў. Па папярэдніх дадзеных, у пацыентаў, якія праходзяць курс SRT, зніжаецца ўзровень трывожнасці, паводзіны становяцца больш спакойнымі[205][206]. Валідацыйная тэрапія грунтуецца на прызнанні рэчаіснасці і персанальнай праўды перажыванняў іншага чалавека, а на сеансах сенсорнай інтэграцыі пацыент выконвае практыкаванні, пакліканыя стымуляваць органы пачуццяў. Дадзеных у падтрымку гэтых двух метадаў нямнога[207][208].
Арыентаванне ў рэальнасці, кагнітыўная перападрыхтоўка і іншыя кагнітыўна-арыентаваныя метады тэрапіі ўжываюцца з мэтай знізіць кагнітыўны дэфіцыт. Арыентаванне ў рэальнасці заключаецца ў прадстаўленні інфармацыі аб часе, месцазнаходжанні і асобе пацыента для таго, каб палегчыць усведамленне ім асяроддзя і ўласнага месца ў ім. У сваю чаргу, кагнітыўная перападрыхтоўка праводзіцца для паляпшэння парушаных здольнасцей хворага, якому даюць задачы, якія патрабуюць разумовага напружання. Адзначана некаторае паляпшэнне кагнітыўных магчымасцей пры выкарыстанні як першага, гэтак і другога метаду[209][210], аднак у некаторых даследаваннях гэты эфект з цягам часу знікаў і былі адзначаны негатыўныя праявы, напрыклад, расчараванне пацыентаў[199].
Стымулюючыя метады тэрапіі ўключаюць арт-тэрапію, музыкатэрапію, а таксама разнавіднасці тэрапіі, пры якіх пацыенты маюць зносіны з жывёламі, займаюцца фізічнымі практыкаваннямі і любой іншай агульнаўзмацняючай актыўнасцю. Стымуляцыя, па дадзеных даследаванняў, ва ўмеранай ступені ўплывае на паводзіны і настрой і ў меншай ступені на ўзровень функцыянавання. Так ці інакш, такая тэрапія праводзіцца пераважна для паляпшэння штодзённага жыцця пацыентаў[199].
Клопат і догляд
Клопат і догляд пацыента вельмі важныя праз невылечнасць і дэгенератыўны характар хваробы. Ролю даглядчыка часта бярэ на сябе муж (або жонка) ці блізкі сваяк[211]. Такі цяжар моцна адбіваецца на сацыяльным, псіхалагічным, эканамічным і іншых баках жыцця чалавека, які даглядае хворага[212][213].
Паколькі хвароба Альцгеймера невылечная і паступова прыводзіць да страты чалавекам здольнасцей клапаціцца пра сябе, догляд хворага фактычна складае аснову тэрапіі і заслугоўвае асаблівай увагі на ўсім працягу хваробы.
На ранняй і ўмеранай стадыях хваробы можна павысіць бяспеку пацыента і палегчыць цяжкасць яго догляду, калі ўнесці змены ў навакольнае асяроддзе хворага і яго лад жыцця[214][215]. Сярод такіх мер — пераход да простага і руціннага распарадку дня, начэпліванне ахоўных замкоў, ярлыкоў на хатнія прылады з тлумачэннем па іх выкарыстанні[199][216][217]. Пацыент можа страціць здольнасць самастойна харчавацца; у такім выпадку трэба драбіць ежу або пераводзіць яе ў кашападобны стан[218]. Пры ўзнікненні праблем з праглынаннем ежы можа спатрэбіцца харчаванне хворага праз трубку. У такім выпадку перад членамі сям’і і абслугоўваючым персаналам паўстае этычнае пытанне аб тым, як доўга варта працягваць кармленне, наколькі гэта эфектыўна з медыцынскага пункту гледжання[219][220]. Неабходнасць фізічнай фіксацыі пацыента ўзнікае рэдка, аднак у некаторых сітуацыях сваякі вымушаныя прымаць меры па фіксацыі, каб прадухіліць хворага ад нанясення пашкоджанняў сабе або атачэнню[199].
З цягам развіцця хваробы могуць узнікаць розныя ўскладненні, напрыклад, захворванні зубоў і паражніны рота, пролежні, парушэнні харчавання, гігіенічныя праблемы, рэспіраторныя, вочныя або скурныя інфекцыі. Іх можна пазбегнуць пры руплівым доглядзе, але пры іх узнікненні неабходнае прафесійнае ўмяшанне[154][221][222][223][224][225]. Палегчыць адчуванне пацыента перад надыходзячай смерцю — асноўная задача на апошняй стадыі хваробы[226].
Прагноз
На ранніх стадыях хвароба Альцгеймера блага паддаецца дыягностыцы. Пэўны дыягназ звычайна ставіцца, калі кагнітыўныя парушэнні пачынаюць адбівацца на штодзённай актыўнасці чалавека, хаця сам хворы можа яшчэ быць здольным жыць незалежным жыццём. Паступова лёгкія праблемы ў кагнітыўнай сферы змяняюцца нарастаючымі адхіленнямі: як кагнітыўнымі, гэтак і іншымі, прычым гэты працэс няўхільна прыводзіць чалавека ў стан залежнасці ад старонняй дапамогі[133].
Працягласць жыцця ў групе хворых зніжаная[10][227][228], а пасля пастаноўкі дыягназу яны жывуць у сярэднім каля 7 гадоў[10]. Менш за 3 % пацыентаў застаюцца жывымі пасля 14 гадоў жыцця з дыягназам[11]. З павышанай смяротнасцю асацыююцца такія прыкметы, як павышаная цяжкасць кагнітыўных парушэнняў, зніжаны ўзровень функцыянавання, падзенні, адхіленні пры неўралагічным аглядзе. Іншыя спадарожныя парушэнні, напрыклад, кардыялагічныя праблемы, дыябет, алкагалізм у анамнезе, таксама звязаныя са зніжаным выжываннем[227][229][230]. Чым раней пачынаецца хвароба Альцгеймера, тым болей гадоў у сярэднім пацыент можа пражыць пасля дыягназу, але пры параўнанні са здаровымі людзьмі агульная працягласць жыцця такога чалавека асабліва нізкая[228]. Прагноз па выжывальнасці ў жанчын больш спрыяльны, чым у мужчын[11][231].
Смяротнасць у пацыентаў у 70 % выпадкаў абумоўліваецца самой хваробай[10], пры гэтым найчасцей непасрэднымі прычынамі смерці з’яўляюцца пнеўманія і дэгідратацыя. Што цікава, рак пры хваробе Альцгеймера сустракаецца радзей, чым у агульнай папуляцыі[10][231].
Прафілактыка

Міжнародныя даследаванні, пакліканыя ацаніць, наколькі тая ці іншая мера здольная запаволіць або прадухіліць развіццё хваробы, нярэдка даюць супярэчлівыя вынікі. Пакуль што яшчэ няма цвёрдых сведчанняў прэвентыўнага дзеяння любога з тых фактараў, што разглядаліся[232][233][234]. Разам з тым, эпідэміялагічныя даследаванні дазваляюць меркаваць, што некаторыя фактары з магчымасцю карэкцыі — дыета, рызыка сардэчна-сасудзістых захворванняў, прыём лекаў, кагнітыўная актыўнасць і іншыя — асацыююцца з імавернасцю развіцця хваробы. Аднак рэальныя доказы іх здольнасці прадухіліць хваробу могуць быць атрыманыя толькі пасля дадатковага вывучэння, у якое будуць уваходзіць клінічныя даследаванні[235].
Кампаненты міжземнаморскай дыеты, у тым ліку садавіна і гародніна, хлеб, пшаніца і іншыя крупяныя культуры, аліўкавы алей, рыба і чырвонае віно, магчыма, здольныя паасобку або разам зніжаць рызыку і змякчаць цячэнне хваробы Альцгеймера[236][237][238][239][240]. Прыём некаторых вітамінаў, у тым ліку B12, B3, C і фоліевая кіслата, падчас некаторых даследаванняў быў звязаны з паніжанай рызыкай развіцця хваробы[241][242][243][244], аднак іншыя працы дазваляюць меркаваць аб адсутнасці значнага ўплыву на пачатак і цячэнне хваробы і аб імавернасці пабочных эфектаў[245][246][247][248][249]. Куркумін, які змяшчаецца ў распаўсюджанай спецыі, пры даследаванні на мышах паказаў некаторую здольнасць прадухіляць пэўныя змены ў мозгу[250][251].
Фактары рызыкі сардэчна-сасудзістых захворванняў, такія як высокі ўзровень халестэрыну і гіпертэнзія, дыябет, курэнне, асацыяваныя з павышанай рызыкай і больш цяжкім цячэннем хваробы Альцгеймера[252][253], але сродкі, якія зніжаюць халестэрын (статыны), не паказалі эфектыўнасці ў яе прадухіленні або паляпшэнні стану хворых[254][255]. Доўгачасовае ўжыванне нестэроідных процізапаленчых сродкаў асацыюецца са зніжанай імавернасцю развіцця хваробы ў некаторых людзей[256]. Іншыя лекі, напрыклад, гармоназамяшчальная тэрапія ў жанчын, больш не лічацца эфектыўнымі ў прадухіленні дэменцыі[257][258]. Сістэматычны агляд гінкга білоба, які праводзіўся ў 2007 г., дазваляе меркаваць аб непаслядоўным і непераканаўчым характары прадстаўленых сведчанняў уздзеяння прэпарата на кагнітыўныя парушэнні[259], а яшчэ адно даследаванне сцвярджае аб адсутнасці дзеяння на захворваемасць[260].
Інтэлектуальныя заняткі, такія як чытанне, настольныя гульні, разгадванне красвордаў, ігра на музыкальных інструментах, рэгулярныя сацыяльныя кантакты (гутаркі), магчыма, здольныя запаволіць надыход хваробы або змякчыць яе развіццё[261][262]. Валоданне дзвюма мовамі асацыюецца з больш познім пачаткам хваробы Альцгеймера[263].
Некаторыя даследаванні дазваляюць меркаваць аб павышанай рызыцы развіцця хваробы Альцгеймера ў тых людзей, чыя праца звязаная з уплывам магнітных палёў[264][265], трапленнем у арганізм металаў, асабліва алюмінію[266][267], або выкарыстаннем растваральнікаў[268]. Некаторыя з гэтых публікацый крытыкаваліся за нізкую якасць працы[269], да таго ж у іншых даследаваннях не была высветлена сувязь фактараў навакольнага асяроддзя з развіццём хваробы Альцгеймера[270][271][272][273].
Сацыяльныя і культурныя аспекты хваробы Альцгеймера
Нагрузка на грамадства
Сярод хвароб, якія накладаюць вялікую нагрузку на грамадства ў развітых краінах, хвароба Альцгеймера і дэменцыя разам могуць займаць адно з першых месцаў[16][17]. У краінах у стадыі развіцця, такіх як Аргенціна[274], і новых развітых краінах (Рэспубліка Карэя)[275], грамадскія выдаткі таксама высокія і працягваюць расці. Імаверна, яны падымуцца яшчэ вышэй з цягам старэння грамадства і стануць важнай сацыяльнай праблемай. У лік выдаткаў уваходзяць прамыя медыцынскія (напрыклад, утрыманне дамоў састарэлых) і прамыя немедыцынскія (хатні догляд хворага), а таксама ўскосныя (страта вытворчай здольнасці чалавека — і хворага і даглядчыка)[17]. Ацэнкі ў даследаваннях адрозніваюцца, але ў цэлым па свеце выдаткі на дэменцыю могуць складаць каля 160 млрд долараў штогод[276], а ў ЗША — каля 100 млрд долараў[17].
Самыя вялікія грамадскія выдаткі ідуць на аплату доўгачасовага прафесійнага догляду хворага, у прыватнасці, інстытуцыяналізацыю — на гэта патрабуецца да дзвюх трацей ад усяго аб’ёму сродкаў[16]. Хатні догляд таксама абыходзіцца дорага[16], асабліва пры ўліку нефармальных сямейных выдаткаў, у тым ліку часу, які марнуецца, і страты заработнай платы[277].
Выдаткі ўзрастаюць пры цяжкай дэменцыі і парушэннях паводзін[278] у сувязі з неабходнасцю марнаваць болей часу на догляд хворага[277]. Адпаведна, любая тэрапія, якая зможа запаволіць згасанне кагнітыўных здольнасцей, адсунуць інстытуцыяналізацыю або зменшыць колькасць гадзін догляду хворага, будзе карыснай з эканамічнага боку. Эканамічная ацэнка методык тэрапіі, якія існуюць, дазваляе меркаваць пра станоўчыя вынікі[17].
Догляд хворага
Асноўны клопат пра пацыента звычайна бярэ на сябе муж (або жонка) ці іншы блізкі сваяк[211], тым самым значна абцяжарваючы сябе, бо догляд патрабуе фізічнай нагрузкі, фінансавых выдаткаў, адбіваецца на сацыяльным боку жыцця і псіхалагічна вельмі цяжкі[212][213][279]. І пацыенты, і сваякі звычайна аддаюць перавагу хатняму догляду[280]. Пры гэтым магчыма адкласці або ўвогуле пазбегнуць неабходнасці ў больш прафесійным і дарагім доглядзе[280][281], аднак дзве трэці жыхароў у дамах састарэлых усё жа хварэюць на дэменцыю[199].
Сярод асоб, якія дбаюць пра дэментнага хворага, адзначаецца высокі ўзровень саматычных захворванняў і разладаў псіхікі[282]. Калі яны жывуць пад адным дахам з хворым, калі хворы — муж ці жонка, калі хворы ўпадае ў дэпрэсію, паводзіць сябе неадэкватна, галюцыніруе, пакутуе ад парушэнняў сну і не ў стане нармальна перасоўвацца — усе гэтыя фактары, па дадзеных даследаванняў, звязаныя з павышанай колькасцю псіхасацыяльных праблем[283][284]. Дбаючы пра хворага таксама вымушаны праводзіць з ім у сярэднім 47 гадзін за тыдзень, часта ахвяруючы працоўным часам, пры гэтым выдаткі на догляд вялікія. Прамыя і ўскосныя выдаткі па доглядзе пацыента ў ЗША складаюць у сярэднім ад 18 000 долараў да 77 500 долараў за год па дадзеных розных даследаванняў[283][284].
Па дадзеных даследаванняў, псіхалагічнае здароўе асоб, якія дбаюць пра хворых, можна ўзмацніць метадамі кагнітыўнай паводзіннай тэрапіі і навучаннем стратэгіям процідзеяння стрэсу як індывідуальна, гэтак і ў групах[212][285].
Хвароба Альцгеймера ў кінематографе

Хвароба Альцгеймера адлюстроўваецца ў такіх фільмах, як «Айрыс»[286] (сюжэт грунтуецца на мемуарах Джона Бэйлі — мужа Айрыс Мёрдак[287]), «Дзённік памяці»[288] (па аднайменным рамане Нікаласа Спаркса[289]), «Не хачу забываць» (або «Сцірка ў маёй галаве»)[290], «Танматра»[291], «Памяць аб заўтрашнім дні»[292], «Далёка ад яе» (па апавяданні Эліс Манро «Мядзведзь перайшоў праз гару»[293]), «Паўстанне планеты малпаў», «Секс па дружбе», «Любоў і іншыя лекі», «Жалезная лэдзі», «Развод Надзера і Сімін», «Глыбокае сіняе мора» і «Усё яшчэ Эліс»; у серыялах «Чорная лагуна» (7 сезон), «Столік у куце», «Анатомія жадання» (або «Анатомія Грэй»), «Тэорыя маны» (3 сезон, 7 серыя), «Дэтэктыў Нэш Брыджэс».
Сярод дакументальных фільмаў можна вылучыць такія працы, як «Малкольм і Барбара: гісторыя кахання» і «Малкольм і Барбара: развітанне кахання» з удзелам Малкольма Пуантона[294][295][296].
Вядомыя людзі, якія сталі ахвярамі хваробы Альцгеймера
На хваробу Альцгеймера хварэлі і хварэюць многія людзі, у тым ліку такія вядомыя, як былы прэзідэнт ЗША Рональд Рэйган і ірландская пісьменніца Айрыс Мёрдак. Факт хваробы абодвух не толькі шырока асвятляўся ў СМІ, але і стаў падставай для навуковых артыкулаў, аўтары якіх аналізуюць прагрэсіруючае аслабленне кагнітыўных функцый дадзеных публічных персон[297][298]. Іншымі знакамітымі ахвярамі хваробы сталі футбаліст Ферэнц Пушкаш[299], былыя прэм’ер-міністры Вялікабрытаніі Гаральд Вільсан і Маргарэт Тэтчэр[300], прэм’ер-міністр Іспаніі Адольфа Суарэс[301][302], акцёры Пітэр Фальк[303], Рыта Хейварт[304], Анні Жырардо і Чарлтан Хестан[305], пісьменнік Тэры Пратчэт[306].
Зноскі
- ↑ Disease Ontology — 2016. Праверана 15 мая 2019.
- 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018. Праверана 3 ліпеня 2018.
- ↑ Brookmeyer R, Gray S, Kawas C (September 1998). “Projections of Alzheimer’s disease in the United States and the public health impact of delaying disease onset”. Am J Public Health 88 (9): 1337–42. PMID 9736873. PMC: 1509089. https://archive.org/details/sim_american-journal-of-public-health_1998-09_88_9/page/1337.
- 1 2 2006 prevalence estimate: Brookmeyer R, Johnson E, Ziegler-Graham K, MH Arrighi (July 2007). “Forecasting the global burden of Alzheimer’s disease”. Alzheimer’s and Dementia 3 (3): 186–91. doi:10.1016/j.jalz.2007.04.381. http://works.bepress.com/cgi/viewcontent.cgi?article=1022&context=rbrookmeyer. Retrieved on 2008-06-18.
- ↑ What is Alzheimer’s disease? (нявызн.). Alzheimers.org.uk (August 2007). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 21 лютага 2008.
- 1 2 3 4 5 6 7 Waldemar G, Dubois B, Emre M, et al (January 2007). “Recommendations for the diagnosis and management of Alzheimer’s disease and other disorders associated with dementia: EFNS guideline”. Eur. J. Neurol. 14 (1): e1–26. doi:10.1111/j.1468-1331.2006.01605.x. PMID 17222085.
- ↑ Alzheimer’s diagnosis of AD (нявызн.). Alzheimer’s Research Trust. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 29 лютага 2008.
- ↑ Tabert MH, Liu X, Doty RL, Serby M, Zamora D, Pelton GH, Marder K, Albers MW, Stern Y, Devanand DP (2005). “A 10-item smell identification scale related to risk for Alzheimer’s disease”. Ann. Neurol. 58 (1): 155–160. doi:10.1002/ana.20533. PMID 15984022. https://archive.org/details/sim_annals-of-neurology_2005-07_58_1/page/155.
- ↑ Understanding stages and symptoms of Alzheimer’s disease (нявызн.). National Institute on Aging (26 кастрычніка 2007). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 21 лютага 2008.
- 1 2 3 4 5 Mölsä PK, Marttila RJ, Rinne UK (August 1986). “Survival and cause of death in Alzheimer’s disease and multi-infarct dementia”. Acta Neurol. Scand. 74 (2): 103–7. PMID 3776457.
- 1 2 3 Mölsä PK, Marttila RJ, Rinne UK (March 1995). “Long-term survival and predictors of mortality in Alzheimer’s disease and multi-infarct dementia”. Acta Neurol. Scand. 91 (3): 159–64. PMID 7793228.
- ↑ Brainsway reports positive Deep TMS system trial data for OCD(англ.) . Industry News. medicaldevice-network.com (6 верасня 2013). — Глыбокая ТМС адобрана для лячэння АКР і іншых разладаў (у прыватнасці, хваробы Альцгеймера). Праверана 13 сакавіка 2015.
- ↑ Shiv Gaglani. Transcranial Magnetic Stimulation Shows Initial Promise in Alzheimer’s Trial(англ.) . Archives: 10/2011. Medgadget en Español (6 кастрычніка 2011). — Аб поспехах пры даследаванні TMS пры хваробе Альцгеймера. Праверана 13 сакавіка 2015.
- ↑ Alzheimer’s Disease Clinical Trials (нявызн.). US National Institutes of Health. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 18 жніўня 2008.
- ↑ Can Alzheimer’s disease be prevented (нявызн.) (pdf). National Institute on Aging (29 жніўня 2006). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 29 лютага 2008.
- 1 2 3 4 Bonin-Guillaume S, Zekry D, Giacobini E, Gold G, Michel JP (January 2005). “Impact économique de la démence (English: The economical impact of dementia)” (in French). Presse Med 34 (1): 35–41. ISSN 0755-4982. PMID 15685097.
- 1 2 3 4 5 Meek PD, McKeithan K, Schumock GT (1998). “Economic considerations in Alzheimer’s disease”. Pharmacotherapy 18 (2 Pt 2): 68–73; discussion 79–82. PMID 9543467.
- ↑ Alzheimer Alois (1907). “Über eine eigenartige Erkrankung der Hirnrinde [About a peculiar disease of the cerebral cortex]” (in (ням.) ). Allgemeine Zeitschrift fur Psychiatrie und Psychisch-Gerichtlich Medizin 64 (1–2): 146–148.
- ↑ Alzheimer Alois (1987). “About a peculiar disease of the cerebral cortex. By Alois Alzheimer, 1907 (Translated by L. Jarvik and H. Greenson)”. Alzheimer Dis Assoc Disord 1 (1): 3–8. PMID 3331112.
- ↑ Maurer Ulrike, Maurer Konrad (2003). Alzheimer: the life of a physician and the career of a disease. New York: Columbia University Press. pp. 270. ISBN 0-231-11896-1. https://archive.org/details/alzheimerlifeofp00maur/page/270.
- ↑ Berchtold NC, Cotman CW (1998). “Evolution in the conceptualization of dementia and Alzheimer’s disease: Greco-Roman period to the 1960s”. Neurobiology of Aging 19 (3): 173–189. doi:10.1016/S0197-4580(98)00052-9. PMID 9661992.
- ↑ Kraepelin Emil, Diefendorf A. Ross (translated by) (2007-01-17). Clinical Psychiatry: A Textbook For Students And Physicians (Reprint). Kessinger Publishing. pp. 568. ISBN 1-4325-0833-4.
- ↑ Katzman Robert, Terry Robert D, Bick Katherine L (editors) (1978). Alzheimer’s disease: senile dementia and related disorders. New York: Raven Press. pp. 595. ISBN 0-89004-225-X.
- ↑ Boller F, Forbes MM (June 1998). “History of dementia and dementia in history: an overview”. J. Neurol. Sci. 158 (2): 125–33. PMID 9702682.
- ↑ Amaducci LA, Rocca WA, Schoenberg BS (November 1986). “Origin of the distinction between Alzheimer’s disease and senile dementia: how history can clarify nosology”. Neurology 36 (11): 1497–9. PMID 3531918.
- 1 2 3 Bermejo-Pareja F, Benito-León J, Vega S, Medrano MJ, Román GC (January 2008). “Incidence and subtypes of dementia in three elderly populations of central Spain”. J. Neurol. Sci. 264 (1–2): 63–72. doi:10.1016/j.jns.2007.07.021. PMID 17727890.
- 1 2 3 Di Carlo A, Baldereschi M, Amaducci L, et al (January 2002). “Incidence of dementia, Alzheimer’s disease, and vascular dementia in Italy. The ILSA Study”. J Am Geriatr Soc 50 (1): 41–8. PMID 12028245.
- ↑ Andersen K, Launer LJ, Dewey ME, et al (December 1999). “Gender differences in the incidence of AD and vascular dementia: The EURODEM Studies. EURODEM Incidence Research Group”. Neurology 53 (9): 1992–7. PMID 10599770.
- ↑ Hebert LE, Scherr PA, Bienias JL, Bennett DA, Evans DA (August 2003). “Alzheimer disease in the US population: prevalence estimates using the 2000 census”. Arch. Neurol. 60 (8): 1119–22. doi:10.1001/archneur.60.8.1119. PMID 12925369.
- ↑ Profiles of general demographic characteristics, 2000 census of population and housing, United States (нявызн.) (PDF). U.S. Census Bureau (Бюро перапісу ЗША) (2001). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 27 жніўня 2008.
- 1 2 Ferri CP, Prince M, Brayne C, et al (December 2005). “Global prevalence of dementia: a Delphi consensus study” (PDF). Lancet 366 (9503): 2112–7. doi:10.1016/S0140-6736(05)67889-0. PMID 16360788. http://www.sbgg.org.br/profissional/artigos/pdf/demencia_mundo.pdf. Retrieved on 2008-06-13. Архівавана 25 чэрвеня 2008.
- ↑ World Health Organization (2006). Neurological Disorders: Public Health Challenges. Switzerland: World Health Organization. pp. 204–207. ISBN 978-92-4-156336-9. http://www.who.int/mental_health/neurology/neurodiso/en/index.html.
- ↑ (2007)."World population prospects: the 2006 revision, highlights" , архіў арыгінала, копія зроблена 19 жніўня 2008 (PDF). Working Paper No. ESA/P/WP.202. Population Division, Department of Economic and Social Affairs, United Nations. Праверана 27 жніўня 2008.
- ↑ What We Know Today About Alzheimer’s Disease (нявызн.). Alzheimer’s Association. — «While scientists know Alzheimer’s disease involves progressive brain cell failure, the reason cells fail isn’t clear.» Праверана 1 October 2011.
- ↑ Wilson RS, Barral S, Lee JH, et al. Heritability of different forms of memory in the Late Onset Alzheimer’s Disease Family Study.. J Alzheimers Dis.. 2011;23(2):249–55. doi:10.3233/JAD-2010-101515.PMID 20930268.
- ↑ Gatz M, Reynolds CA, Fratiglioni L, et al. Role of genes and environments for explaining Alzheimer disease. Arch Gen Psychiatry. 2006;63(2):168–74.doi:10.1001/archpsyc.63.2.168. PMID 16461860.
- 1 2 3 Blennow K, de Leon MJ, Zetterberg H. Alzheimer’s Disease. Lancet. 2006;368(9533):387–403.doi:10.1016/S0140-6736(06)69113-7. PMID 16876668.
- 1 2 Waring SC, Rosenberg RN. Genome-wide association studies in Alzheimer disease. Archives of Neurology. 2008;65(3):329–34.doi:10.1001/archneur.65.3.329. PMID 18332245.
- ↑ Selkoe DJ. Translating cell biology into therapeutic advances in Alzheimer’s disease. Nature. 1999;399(6738 Suppl):A23–31. doi:10.1038/19866.PMID 10392577.
- ↑ Borchelt DR, Thinakaran G, Eckman CB, et al.Familial Alzheimer’s disease-linked presenilin 1 variants elevate βA1-42/1-40 ratio in vitro and in vivo[PDF]. Neuron. 1996;17(5):1005–13.doi:10.1016/S0896-6273(00)80230-5. PMID 8938131.
- ↑ Shioi J, Georgakopoulos A, Mehta P, et al. FAD mutants unable to increase neurotoxic Aβ 42 suggest that mutation effects on neurodegeneration may be independent of effects on Abeta. Journal of Neurochemistry. 2007;101(3):674–81.doi:10.1111/j.1471-4159.2006.04391.x. PMID 17254019.
- ↑ Jonsson T, Atwal JK, Steinberg S, et al. A mutation in APP protects against Alzheimer’s disease and age-related cognitive decline.. Nature. 2 August 2012;488(7409):96–9. doi:10.1038/nature11283. PMID 22801501.
- ↑ Strittmatter WJ, Saunders AM, Schmechel D, et al.Apolipoprotein E: high-avidity binding to beta-amyloid and increased frequency of type 4 allele in late-onset familial Alzheimer disease. Proceedings of the National Academy of Sciences of the United States of America. 1993;90(5):1977–81.doi:10.1073/pnas.90.5.1977. PMID 8446617.
- 1 2 Mahley RW, Weisgraber KH, Huang Y.Apolipoprotein E4: a causative factor and therapeutic target in neuropathology, including Alzheimer’s disease. Proceedings of the National Academy of Sciences of the United States of America. 2006;103(15):5644–51.doi:10.1073/pnas.0600549103. PMID 16567625.
- ↑ Hall K, Murrell J, Ogunniyi A, et al. Cholesterol, APOE genotype, and Alzheimer disease: an epidemiologic study of Nigerian Yoruba. Neurology. 2006;66(2):223–227.doi:10.1212/01.wnl.0000194507.39504.17. PMID 16434658.
- ↑ Gureje O, Ogunniyi A, Baiyewu O, et al. APOE ε4 is not associated with Alzheimer’s disease in elderly Nigerians. Annals of Neurology. 2006;59(1):182–185.doi:10.1002/ana.20694. PMID 16278853.
- 1 2 Lambert JC (December 2013). “Meta-analysis of 74,046 individuals identifies 11 new susceptibility loci for Alzheimer’s disease.”. Nature Genetics 45 (12): 1452–8. doi:10.1038/ng.2802. PMID 24162737.
- ↑ Jonsson T, Stefansson H, Steinberg S, et al. Variant of TREM2 associated with the risk of Alzheimer’s disease. The New England Journal of Medicine. 2012;368(2):107–16. doi:10.1056/NEJMoa1211103.PMID 23150908.
- ↑ Guerreiro R, Wojtas A, Bras J, et al. TREM2 variants in Alzheimer’s disease. The New England Journal of Medicine. 2012;368(2):117–27.doi:10.1056/NEJMoa1211851. PMID 23150934.
- ↑ Francis PT, Palmer AM, Snape M, Wilcock GK. The Cholinergic Hypothesis of Alzheimer’s Disease: a Review of Progress. Journal of Neurology, Neurosurgery, and Psychiatry. 1999;66(2):137–47.doi:10.1136/jnnp.66.2.137. PMID 10071091.
- ↑ Shen ZX. Brain Cholinesterases: II. The Molecular and Cellular Basis of Alzheimer’s Disease. Medical Hypotheses. 2004;63(2):308–21.doi:10.1016/j.mehy.2004.02.031. PMID 15236795.
- ↑ Wenk GL. Neuropathologic Changes in Alzheimer’s Disease. The Journal of Clinical Psychiatry. 2003;64 Suppl 9:7–10. PMID 12934968.
- ↑ Hardy J, Allsop D. Amyloid Deposition as the Central Event in the Aetiology of Alzheimer’s Disease.Trends in Pharmacological Sciences. 1991;12(10):383–88. doi:10.1016/0165-6147(91)90609-V. PMID 1763432.
- ↑ Mudher A, Lovestone S. Alzheimer’s disease-do tauists and baptists finally shake hands?. Trends in Neurosciences. 2002;25(1):22–26. doi:10.1016/S0166-2236(00)02031-2. PMID 11801334.
- ↑ Nistor M, Don M, Parekh M, et al. Alpha- and Beta-secretase Activity as a Function of Age and Beta-amyloid in Down Syndrome and Normal Brain.Neurobiology of Aging. 2007;28(10):1493–1506.doi:10.1016/j.neurobiolaging.2006.06.023. PMID 16904243.
- ↑ Lott IT, Head E. Alzheimer Disease and Down Syndrome: Factors in Pathogenesis. Neurobiology of Aging. 2005;26(3):383–89.doi:10.1016/j.neurobiolaging.2004.08.005. PMID 15639317.
- ↑ Polvikoski T, Sulkava R, Haltia M, et al. Apolipoprotein E, Dementia, and Cortical Deposition of Beta-amyloid Protein. The New England Journal of Medicine. 1995;333(19):1242–47.doi:10.1056/NEJM199511093331902. PMID 7566000.
- ↑ Games D, Adams D, Alessandrini R, et al. Alzheimer-type Neuropathology in Transgenic Mice Overexpressing V717F Beta-amyloid Precursor Protein. Nature. 1995;373(6514):523–27.doi:10.1038/373523a0. PMID 7845465.
- ↑ Masliah E, Sisk A, Mallory M, Mucke L, Schenk D, Games D. Comparison of Neurodegenerative Pathology in Transgenic Mice Overexpressing V717F Beta-amyloid Precursor Protein and Alzheimer’s Disease. The Journal of Neuroscience. 1996;16(18):5795–811. PMID 8795633.
- ↑ Hsiao K, Chapman P, Nilsen S, et al. Correlative Memory Deficits, Abeta Elevation, and Amyloid Plaques in Transgenic Mice. Science. 1996;274(5284):99–102.doi:10.1126/science.274.5284.99. PMID 8810256.
- ↑ Lalonde R, Dumont M, Staufenbiel M, Sturchler-Pierrat C, Strazielle C. Spatial Learning, Exploration, Anxiety, and Motor Coordination in Female APP23 Transgenic Mice with the Swedish Mutation. Brain Research. 2002;956(1):36–44. doi:10.1016/S0006-8993(02)03476-5. PMID 12426044.
- ↑ Holmes C, Boche D, Wilkinson D, et al. Long-term Effects of Abeta42 Immunisation in Alzheimer’s Disease: Follow-up of a Randomised, Placebo-controlled Phase I Trial. Lancet. 2008;372(9634):216–23. doi:10.1016/S0140-6736(08)61075-2. PMID 18640458.
- ↑ Lacor PN, Buniel MC, Furlow PW, et al. Aß Oligomer-Induced Aberrations in Synapse Composition, Shape, and Density Provide a Molecular Basis for Loss of Connectivity in Alzheimer’s Disease. The Journal of Neuroscience. 2007;27(4):796–807.doi:10.1523/JNEUROSCI.3501-06.2007. PMID 17251419.
- ↑ Laurén J, Gimbel DA, Nygaard HB, Gilbert JW, Strittmatter SM. Cellular Prion Protein Mediates Impairment of Synaptic Plasticity by Amyloid-β Oligomers. Nature. 2009;457(7233):1128–32.doi:10.1038/nature07761. PMID 19242475.
- 1 2 Nikolaev A, McLaughlin T, O’Leary DD, Tessier-Lavigne M. APP Binds DR6 to Cause Axon Pruning and Neuron Death via Distinct Caspases. Nature. 19 February 2009;457(7232):981–989.doi:10.1038/nature07767. PMID 19225519.
- ↑ Mudher A, Lovestone S. Alzheimer’s disease-do tauists and baptists finally shake hands?. Trends in Neurosciences. 2002;25(1):22–26. doi:10.1016/S0166-2236(00)02031-2. PMID 11801334.
- ↑ Goedert M, Spillantini MG, Crowther RA. Tau Proteins and Neurofibrillary Degeneration. Brain Pathology (Zurich, Switzerland). 1991;1(4):279–86.doi:10.1111/j.1750-3639.1991.tb00671.x. PMID 1669718.
- ↑ Iqbal K, Alonso Adel C, Chen S, et al. Tau Pathology in Alzheimer Disease and Other Tauopathies. Biochimica Et Biophysica Acta. 2005;1739(2–3):198–210.doi:10.1016/j.bbadis.2004.09.008. PMID 15615638.
- ↑ Chun W, Johnson GV. The Role of Tau Phosphorylation and Cleavage in Neuronal Cell Death. Frontiers in Bioscience: A Journal and Virtual Library. 2007;12:733–56. doi:10.2741/2097. PMID 17127334.
- ↑ Itzhaki RF, Wozniak MA. Herpes Simplex Virus Type 1 in Alzheimer’s Disease: The Enemy Within. Journal of Alzheimer’s Disease. 2008 [Retrieved 5 February 2011];13(4):393–405. PMID 18487848.
- ↑ Xu H, Finkelstein DI, Adlard PA. Interactions of metals and Apolipoprotein E in Alzheimer’s disease.Front Aging Neurosci.. 12 June 2014;6:121.doi:10.3389/fnagi.2014.00121. PMID 24971061. “Although we still do not know if the metal ion dyshomeostasis present in AD is a cause or consequence of the disease, there is a growing body of evidence showing a direct correlation between metal ions and key AD-related key proteins.”
- ↑ Shcherbatykh I, Carpenter DO. The Role of Metals in the Etiology of Alzheimer’s Disease. Journal of Alzheimer’s Disease. 2007;11(2):191–205. PMID 17522444.
- ↑ Santibáñez M, Bolumar F, García AM. Occupational Risk Factors in Alzheimer’s Disease: A Review Assessing the Quality of Published Epidemiological Studies. Occupational and Environmental Medicine. 2007;64(11):723–732. doi:10.1136/oem.2006.028209.PMID 17525096.
- ↑ Lidsky, TI (May 2014). “Is the Aluminum Hypothesis dead?". Journal of occupational and environmental medicine / American College of Occupational and Environmental Medicine 56 (5 Suppl): S73–9.PMID 24806729.
- ↑ Rondeau V. A Review of Epidemiologic Studies on Aluminum and Silica in Relation to Alzheimer’s Disease and Associated Disorders. Reviews on Environmental Health. 2002;17(2):107–21.doi:10.1515/REVEH.2002.17.2.107. PMID 12222737.
- ↑ Brewer GJ. Copper excess, zinc deficiency, and cognition loss in Alzheimer’s disease. BioFactors (Oxford, England). March 2012;38(2):107–113.doi:10.1002/biof.1005. PMID 22438177.
- ↑ Kheifets L, Bowman JD, Checkoway H, et al. Future needs of occupational epidemiology of extremely low frequency electric and magnetic fields: review and recommendations. Occupational and Environmental Medicine. February 2009;66(2):72–80.doi:10.1136/oem.2007.037994. PMID 18805878.
- ↑ Scientific Committee on Emerging and Newly Identified Health Risks-SCENIHR. Health Effects of Exposure to EMF. January 2009 [Retrieved 27 April 2010]:4–5.
- ↑ Cataldo JK, Prochaska JJ, Glantz SA. Cigarette smoking is a risk factor for Alzheimer’s disease: An analysis controlling for tobacco industry affiliation.Journal of Alzheimer’s Disease. 2010;19(2):465–80.doi:10.3233/JAD-2010-1240. PMID 20110594.
- ↑ Eikelenboom P, van Exel E, Hoozemans JJ, Veerhuis R, Rozemuller AJ, van Gool WA. Neuroinflammation – An Early Event in Both the History and Pathogenesis of Alzheimer’s Disease. Neuro-Degenerative Diseases. 2010;7(1–3):38–41.doi:10.1159/000283480. PMID 20160456.
- ↑ Bartzokis G. Alzheimer’s Disease as Homeostatic Responses to Age-related Myelin Breakdown.Neurobiology of Aging. August 2011;32(8):1341–71.doi:10.1016/j.neurobiolaging.2009.08.007. PMID 19775776.
- ↑ Bartzokis G, Lu PH, Mintz J. Quantifying Age-Related Myelin Breakdown with MRI: Novel Therapeutic Targets for Preventing Cognitive Decline and Alzheimer’s Disease. Journal of Alzheimer’s Disease. December 2004;6(6 Suppl):S53–9. PMID 15665415.
- ↑ Bartzokis G, Lu PH, Mintz J. Human Brain Myelination and Beta-amyloid Deposition in Alzheimer’s Disease. Alzheimer’s & Dementia. April 2007;3(2):122–5. doi:10.1016/j.jalz.2007.01.019. PMID 18596894.
- ↑ Su B, Wang X, Nunomura A, et al. Oxidative Stress Signaling in Alzheimer’s Disease. Current Alzheimer Research. December 2008;5(6):525–32.doi:10.2174/156720508786898451. PMID 19075578.
- ↑ Kastenholz B, Garfin DE, Horst J, Nagel KA. Plant Metal Chaperones: A Novel Perspective in Dementia Therapy. Amyloid: The International Journal of Experimental and Clinical Investigation: The Official Journal of the International Society of Amyloidosis. 2009;16(2):81–3. doi:10.1080/13506120902879392.PMID 20536399.
- ↑ Pohanka M. Alzheimer´s Disease and Oxidative Stress: A Review. Current Medicinal Chemistry. 2013;21(3):356–64.doi:10.2174/09298673113206660258. PMID 24059239.
- ↑ Pohanka M (2011). “Alzheimer´s disease and related neurodegenerative disorders: implication and counteracting of melatonin”. Journal of Applied Biomedicine 9: 185–196. doi:10.2478/v10136-011-0003-6.
- 1 2 3 Heneka MT, Nadrigny F, Regen T, et al (2010).“Locus ceruleus controls Alzheimer’s disease pathology by modulating microglial functions through norepinephrine” (PDF). Proceedings of the National Academy of Sciences of the United States of America107 (13): 6058–6063. doi:10.1073/pnas.0909586107.PMC 2851853. PMID 20231476.
- ↑ Moulton PV, Yang W. Air Pollution, Oxidative Stress, and Alzheimer’s Disease. Journal of Environmental and Public Health. 2012;2012:472751.doi:10.1155/2012/472751. PMID 22523504.
- ↑ Wenk GL (2003). «Neuropathologic changes in Alzheimer’s disease». J Clin Psychiatry 64 Suppl 9: 7–10. PMID 12934968
- ↑ Tiraboschi P, Hansen LA, Thal LJ, Corey-Bloom J (June 2004). «The importance of neuritic plaques and tangles to the development and evolution of AD».Neurology 62 (11): 1984–9. PMID 15184601.
- ↑ Bouras C, Hof PR, Giannakopoulos P, Michel JP, Morrison JH (1994). «Regional distribution of neurofibrillary tangles and senile plaques in the cerebral cortex of elderly patients: a quantitative evaluation of a one-year autopsy population from a geriatric hospital».Cereb. Cortex 4 (2): 138–50. PMID 8038565.
- ↑ Hashimoto M, Rockenstein E, Crews L, Masliah E (2003). «Role of protein aggregation in mitochondrial dysfunction and neurodegeneration in Alzheimer’s and Parkinson’s diseases». Neuromolecular Med. 4 (1–2): 21–36. DOI:10.1385/NMM:4:1-2:21. PMID 14528050.
- ↑ Priller C, Bauer T, Mitteregger G, Krebs B, Kretzschmar HA, Herms J (July 2006). «Synapse formation and function is modulated by the amyloid precursor protein». J. Neurosci. 26 (27): 7212–21.DOI:10.1523/JNEUROSCI.1450-06.2006. PMID 16822978.
- ↑ Turner PR, O’Connor K, Tate WP, Abraham WC (May 2003). «Roles of amyloid precursor protein and its fragments in regulating neural activity, plasticity and memory». Prog. Neurobiol. 70 (1): 1–32. PMID 12927332.
- ↑ Hooper NM (April 2005). «Roles of proteolysis and lipid rafts in the processing of the amyloid precursor protein and prion protein». Biochem. Soc. Trans. 33 (Pt 2): 335–8. DOI:10.1042/BST0330335. PMID 15787600.
- ↑ Ohnishi S, Takano K (March 2004). «Amyloid fibrils from the viewpoint of protein folding». *Cell. Mol. Life Sci.*61 (5): 511–24. DOI:10.1007/s00018-003-3264-8.PMID 15004691.
- ↑ Van Broeck B, Van Broeckhoven C, Kumar-Singh S (2007). «Current insights into molecular mechanisms of Alzheimer disease and their implications for therapeutic approaches». Neurodegener Dis 4 (5): 349–65.DOI:10.1159/000105156. PMID 17622778.
- ↑ Yankner BA, Duffy LK, Kirschner DA (October 1990). «Neurotrophic and neurotoxic effects of amyloid beta protein: reversal by tachykinin neuropeptides». Science (journal) 250 (4978): 279–82. PMID 2218531.
- ↑ Chen X, Yan SD (December 2006). «Mitochondrial Abeta: a potential cause of metabolic dysfunction in Alzheimer’s disease». IUBMB Life 58 (12): 686–94.DOI:10.1080/15216540601047767. PMID 17424907.
- ↑ Greig NH, Mattson MP, Perry T, et al (December 2004). «New therapeutic strategies and drug candidates for neurodegenerative diseases: p53 and TNF-alpha inhibitors, and GLP-1 receptor agonists».Ann. N. Y. Acad. Sci. 1035: 290–315.DOI:10.1196/annals.1332.018. PMID 15681814.
- ↑ Clinical Trials. Found 459 studies with search of: alzheimer (нявызн.). US National Institutes of Health. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 23 сакавіка 2008.
- ↑ Hawkes CA, McLaurin J (November 2007). “Immunotherapy as treatment for Alzheimer’s disease”. Expert Rev Neurother 7 (11): 1535–48. doi:10.1586/14737175.7.11.1535. PMID 17997702.
- ↑ Solomon B (June 2007). “Clinical immunologic approaches for the treatment of Alzheimer’s disease”. Expert Opin Investig Drugs 16 (6): 819–28. doi:10.1517/13543784.16.6.819. PMID 17501694.
- ↑ Woodhouse A, Dickson TC, Vickers JC (2007). “Vaccination strategies for Alzheimer’s disease: A new hope?”. Drugs Aging 24 (2): 107–19. PMID 17313199.
- ↑ Study Evaluating ACC-001 in Mild to Moderate Alzheimers Disease Subjects (нявызн.). Clinical Trial. US National Institutes of Health (11 сакавіка 2008). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 5 чэрвеня 2008.
- ↑ Study Evaluating Safety, Tolerability, and Immunogenicity of ACC-001 in Subjects With Alzheimer’s Disease (нявызн.). US National Institutes of Health. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 5 чэрвеня 2008.
- ↑ Alzheimer’s Disease Vaccine Trial Suspended on Safety Concern (нявызн.). Medpage Today (18 красавіка 2008). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 14 чэрвеня 2008.
- ↑ Bapineuzumab in Patients With Mild to Moderate Alzheimer’s Disease/ Apo_e4 non-carriers (нявызн.). Clinical Trial. US National Institutes of Health (29 лютага 2008). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 23 сакавіка 2008.
- ↑ Safety, Tolerability and Efficacy Study to Evaluate Subjects With Mild Cognitive Impairment (нявызн.). Clinical Trial. US National Institutes of Health (11 сакавіка 2008). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 23 сакавіка 2008.
- ↑ Study Evaluating the Safety, Tolerability and Efficacy of PBT2 in Patients With Early Alzheimer’s Disease (нявызн.). Clinical Trial. US National Institutes of Health (13 студзеня 2008). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 23 сакавіка 2008.
- ↑ Tobinick E, Gross H, Weinberger A, Cohen H (2006). “TNF-alpha modulation for treatment of Alzheimer’s disease: a 6-month pilot study”. MedGenMed 8 (2): 25. PMID 16926764.
- ↑ Griffin WS (2008). “Perispinal etanercept: potential as an Alzheimer therapeutic”. J Neuroinflammation 5: 3. doi:10.1186/1742-2094-5-3. PMID 18186919.
- ↑ Tobinick E (December 2007). “Perispinal etanercept for treatment of Alzheimer’s disease”. Curr Alzheimer Res 4 (5): 550–2. PMID 18220520.
- ↑ Wischik Claude M, Bentham Peter, Wischik Damon J, Seng Kwang Meng (July 2008). “Tau aggregation inhibitor (TAI) therapy with remberTM arrests disease progression in mild and moderate Alzheimer’s disease over 50 weeks”. Alzheimer’s & Dementia (Alzheimer’s Association) 4 (4): T167. doi:10.1016/j.jalz.2008.05.438. http://www.abstractsonline.com/viewer/viewAbstractPrintFriendly.asp?CKey=\{E7C717CF-8D73-41E0-8DB0-FA92205978CD\}&SKey=\{68E04DB5-AB1C-4F7B-9511-DA3173F4F755\}&MKey=\{CFC5F7C6-CB6A-40C4-BC87-B30C9E64B1CC\}&AKey=\{50E1744A-0C52-45B2-BF85-2A798BF24E02\}. Retrieved on 2008-07-30.
- ↑
Harrington Charles, Rickard Janet E, Horsley David, et al (July 2008). “Methylthioninium chloride (MTC) acts as a Tau aggregation inhibitor (TAI) in a cellular model and reverses Tau pathology in transgenic mouse models of Alzheimer’s disease”. Alzheimer’s & Dementia (Alzheimer’s Association) 4: T120–T121. doi:10.1016/j.jalz.2008.05.259. - ↑ Doody RS, Gavrilova SI, Sano M, et al (July 2008). “Effect of dimebon on cognition, activities of daily living, behaviour, and global function in patients with mild-to-moderate Alzheimer’s disease: a randomised, double-blind, placebo-controlled study”. Lancet 372 (9634): 207–15. doi:10.1016/S0140-6736(08)61074-0. PMID 18640457.
- ↑ Preclinical: *Linn RT, Wolf PA, Bachman DL, et al (May 1995). “The ‘preclinical phase’ of probable Alzheimer’s disease. A 13-year prospective study of the Framingham cohort”. Arch. Neurol. 52 (5): 485–90. PMID 7733843.
- ↑ Saxton J, Lopez OL, Ratcliff G, et al (December 2004). “Preclinical Alzheimer disease: neuropsychological test performance 1.5 to 8 years prior to onset”. Neurology 63 (12): 2341–7. PMID 15623697.
- ↑ Twamley EW, Ropacki SA, Bondi MW (September 2006). “Neuropsychological and neuroimaging changes in preclinical Alzheimer’s disease”. J Int Neuropsychol Soc 12 (5): 707–35. doi:10.1017/S1355617706060863. PMID 16961952.
- ↑ Perneczky R, Pohl C, Sorg C, Hartmann J, Komossa K, Alexopoulos P, Wagenpfeil S, Kurz A (2006). “Complex activities of daily living in mild cognitive impairment: conceptual and diagnostic issues”. Age Ageing 35 (3): 240–245. doi:10.1093/ageing/afj054. PMID 16513677. https://archive.org/details/sim_age-and-ageing_2006-05_35_3/page/240.
- ↑ Arnáiz E, Almkvist O (2003). “Neuropsychological features of mild cognitive impairment and preclinical Alzheimer’s disease”. Acta Neurol. Scand., Suppl. 179: 34–41. doi:10.1034/j.1600-0404.107.s179.7.x. PMID 12603249.
- ↑ Kazui H, Matsuda A, Hirono N, et al (2005). “Everyday memory impairment of patients with mild cognitive impairment”. Dement Geriatr Cogn Disord 19 (5–6): 331–7. doi:10.1159/000084559. PMID 15785034. http://content.karger.com/produktedb/produkte.asp?typ=fulltext&file=DEM20050195_6331. Retrieved on 2008-06-12.
- ↑ Rapp MA, Reischies FM (2005). “Attention and executive control predict Alzheimer disease in late life: results from the Berlin Aging Study (BASE)”. American Journal of Geriatric Psychiatry 13 (2): 134–141. doi:10.1176/appi.ajgp.13.2.134. PMID 15703322.
- ↑ Spaan PE, Raaijmakers JG, Jonker C (2003). “Alzheimer’s disease versus normal ageing: a review of the efficiency of clinical and experimental memory measures”. Journal of Clinical Experimental Neuropsychology 25 (2): 216–233. PMID 12754679.
- 1 2 Craig D, Mirakhur A, Hart DJ, McIlroy SP, Passmore AP (2005). “A cross-sectional study of neuropsychiatric symptoms in 435 patients with Alzheimer’s disease”. American Journal of Geriatric Psychiatry 13 (6): 460–468. doi:10.1176/appi.ajgp.13.6.460. PMID 15956265.
- ↑ Robert PH, Berr C, Volteau M, Bertogliati C, Benoit M, Sarazin M, Legrain S, Dubois B (2006). “Apathy in patients with mild cognitive impairment and the risk of developing dementia of Alzheimer’s disease: a one-year follow-up study”. Clin Neurol Neurosurg 108 (8): 733–736. doi:10.1016/j.clineuro.2006.02.003. PMID 16567037.
- ↑ Palmer K, Berger AK, Monastero R, Winblad B, Bäckman L, Fratiglioni L (2007). “Predictors of progression from mild cognitive impairment to Alzheimer disease”. Neurology 68 (19): 1596–1602. doi:10.1212/01.wnl.0000260968.92345.3f. PMID 17485646.
- ↑ Small BJ, Gagnon E, Robinson B (April 2007). “Early identification of cognitive deficits: preclinical Alzheimer’s disease and mild cognitive impairment”. Geriatrics 62 (4): 19–23. PMID 17408315.
- ↑ Гаврилова С.И. (2003). Фармакотерапия болезни Альцгеймера. Москва: Пульс. pp. 320. ISBN 5-93486-042-9. (руск.)
- ↑ Захаров В.В., Яхно Н.Н. (2005). Когнитивные расстройства в пожилом и старческом возрасте. Москва: Методическое пособие для врачей. pp. 71. (руск.)
- ↑ Petersen RC (February 2007). “The current status of mild cognitive impairment—what do we tell our patients?”. Nat Clin Pract Neurol 3 (2): 60–1. doi:10.1038/ncpneuro0402. PMID 17279076.
- 1 2 3 4 5 6 Förstl H, Kurz A (1999). “Clinical features of Alzheimer’s disease”. European Archives of Psychiatry and Clinical Neuroscience 249 (6): 288–290. PMID 10653284.
- ↑ Carlesimo GA, Oscar-Berman M (June 1992). “Memory deficits in Alzheimer’s patients: a comprehensive review”. Neuropsychol Rev 3 (2): 119–69. PMID 1300219.
- ↑ Jelicic M, Bonebakker AE, Bonke B (1995). “Implicit memory performance of patients with Alzheimer’s disease: a brief review”. International Psychogeriatrics 7 (3): 385–392. doi:10.1017/S1041610295002134. PMID 8821346.
- 1 2 3 Frank EM (September 1994). “Effect of Alzheimer’s disease on communication function”. J S C Med Assoc 90 (9): 417–23. PMID 7967534. https://archive.org/details/sim_journal-of-the-south-carolina-medical-association_1994-09_90_9/page/417.
- ↑ Becker JT, Overman AA (2002). “[The semantic memory deficit in Alzheimer’s disease]” (in Spanish; Castilian). Rev Neurol 35 (8): 777–83. PMID 12402233.
- ↑ Hodges JR, Patterson K (April 1995). “Is semantic memory consistently impaired early in the course of Alzheimer’s disease? Neuroanatomical and diagnostic implications”. Neuropsychologia 33 (4): 441–59. PMID 7617154. https://archive.org/details/sim_neuropsychologia_1995-04_33_4/page/441.
- ↑ Benke T (December 1993). “Two forms of apraxia in Alzheimer’s disease”. Cortex 29 (4): 715–25. PMID 8124945. https://archive.org/details/sim_cortex_1993-12_29_4/page/715.
- ↑ Forbes KE, Shanks MF, Venneri A (March 2004). “The evolution of dysgraphia in Alzheimer’s disease”. Brain Res. Bull. 63 (1): 19–24. doi:10.1016/j.brainresbull.2003.11.005. PMID 15121235.
- ↑ Galasko D, Schmitt F, Thomas R, Jin S, Bennett D (2005). “Detailed assessment of activities of daily living in moderate to severe Alzheimer’s disease”. Journal of the International Neuropsychology Society 11 (4): 446–453. PMID 16209425.
- ↑ Galasko D, Schmitt F, Thomas R, Jin S, Bennett D (July 2005). “Detailed assessment of activities of daily living in moderate to severe Alzheimer’s disease”. J Int Neuropsychol Soc 11 (4): 446–53. PMID 16209425.
- ↑ Sartori G, Snitz BE, Sorcinelli L, Daum I (September 2004). “Remote memory in advanced Alzheimer’s disease”. Arch Clin Neuropsychol 19 (6): 779–89. doi:10.1016/j.acn.2003.09.007. PMID 15288331.
- ↑ Volicer L, Harper DG, Manning BC, Goldstein R, Satlin A (May 2001). “Sundowning and circadian rhythms in Alzheimer’s disease”. Am J Psychiatry 158 (5): 704–11. PMID 11329390. http://ajp.psychiatryonline.org/cgi/content/full/158/5/704. Retrieved on 2008-08-27.
- ↑ Neuropsychiatric symptoms: *Scarmeas N, Brandt J, Blacker D, et al (December 2007). “Disruptive behavior as a predictor in Alzheimer disease”. Arch. Neurol. 64 (12): 1755–61. doi:10.1001/archneur.64.12.1755. PMID 18071039.
- ↑ Tatsch MF, Bottino CM, Azevedo D, et al (May 2006). “Neuropsychiatric symptoms in Alzheimer disease and cognitively impaired, nondemented elderly from a community-based sample in Brazil: prevalence and relationship with dementia severity”. Am J Geriatr Psychiatry 14 (5): 438–45. doi:10.1097/01.JGP.0000218218.47279.db. PMID 16670248.
- ↑ Volicer L, Bass EA, Luther SL (October 2007). “Agitation and resistiveness to care are two separate behavioral syndromes of dementia”. J Am Med Dir Assoc 8 (8): 527–32. doi:10.1016/j.jamda.2007.05.005. PMID 17931577.
- ↑ Honig LS, Mayeux R (June 2001). “Natural history of Alzheimer’s disease”. Aging (Milano) 13 (3): 171–82. PMID 11442300.
- ↑ Gold DP, Reis MF, Markiewicz D, Andres D (January 1995). “When home caregiving ends: a longitudinal study of outcomes for caregivers of relatives with dementia”. J Am Geriatr Soc 43 (1): 10–6. PMID 7806732. https://archive.org/details/sim_journal-of-the-american-geriatrics-society_1995-01_43_1/page/10.
- ↑ Bär M, Kruse A, Re S (December 2003). “[Situations of emotional significance in residents suffering from dementia]” (in German). Z Gerontol Geriatr 36 (6): 454–62. doi:10.1007/s00391-003-0191-0. PMID 14685735.
- ↑ Souren LE, Franssen EH, Reisberg B (June 1995). “Contractures and loss of function in patients with Alzheimer’s disease”. J Am Geriatr Soc 43 (6): 650–5. PMID 7775724. https://archive.org/details/sim_journal-of-the-american-geriatrics-society_1995-06_43_6/page/650.
- ↑ Berkhout AM, Cools HJ, van Houwelingen HC (September 1998). “The relationship between difficulties in feeding oneself and loss of weight in nursing-home patients with dementia”. Age Ageing 27 (5): 637–41. PMID 12675103. https://archive.org/details/sim_age-and-ageing_1998-09_27_5/page/637.
- ↑ Wada H, Nakajoh K, Satoh-Nakagawa T, et al (2001). “Risk factors of aspiration pneumonia in Alzheimer’s disease patients”. Gerontology 47 (5): 271–6. PMID 11490146.
- 1 2 Gambassi G, Landi F, Lapane KL, Sgadari A, Mor V, Bernabei R (July 1999). “Predictors of mortality in patients with Alzheimer’s disease living in nursing homes”. J. Neurol. Neurosurg. Psychiatr. 67 (1): 59–65. PMID 10369823.
- ↑ Mendez MF (2006). «The accurate diagnosis of early-onset dementia». International Journal of Psychiatry Medicine 36 (4): 401–412. PMID 17407994.
- ↑ Klafki HW, Staufenbiel M, Kornhuber J, Wiltfang J (November 2006). «Therapeutic approaches to Alzheimer’s disease». Brain 129 (Pt 11): 2840–55.DOI:10.1093/brain/awl280. PMID 17018549.
- ↑ Dementia: Quick reference guide (нявызн.) (PDF). London: (UK) National Institute for Health and Clinical Excellence (November 2006). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 22 лютага 2008. (англ.)
- ↑ McKhann G, Drachman D, Folstein M, Katzman R, Price D, Stadlan EM (July 1984). «Clinical diagnosis of Alzheimer’s disease: report of the NINCDS-ADRDA Work Group under the auspices of Department of Health and Human Services Task Force on Alzheimer’s Disease».Neurology 34 (7): 939–44. PMID 6610841.
- 1 2 Dubois B, Feldman HH, Jacova C, et al (August 2007). «Research criteria for the diagnosis of Alzheimer’s disease: revising the NINCDS-ADRDA criteria». Lancet Neurol 6 (8): 734–46.DOI:10.1016/S1474-4422(07)70178-3. PMID 17616482.
- ↑ Blacker D, Albert MS, Bassett SS, Go RC, Harrell LE, Folstein MF (December 1994). «Reliability and validity of NINCDS-ADRDA criteria for Alzheimer’s disease. The National Institute of Mental Health Genetics Initiative».Arch. Neurol. 51 (12): 1198–204. PMID 7986174.
- ↑ American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-IV-TR. — 4th Edition Text Revision. — Washington DC: American Psychiatric Association, 2000. — ISBN 0890420254.
- ↑ Ito N (May 1996). «[Clinical aspects of dementia]» (Japanese). Hokkaido Igaku Zasshi 71 (3): 315–20.PMID 8752526.
- ↑ Tombaugh TN, McIntyre NJ (September 1992). «The mini-mental state examination: a comprehensive review». J Am Geriatr Soc 40 (9): 922–35. PMID 1512391.
- ↑ Pasquier F (January 1999). «Early diagnosis of dementia: neuropsychology». J. Neurol. 246 (1): 6–15.PMID 9987708.
- ↑ Harvey PD, Moriarty PJ, Kleinman L, et al (2005). «The validation of a caregiver assessment of dementia: the Dementia Severity Scale». Alzheimer Dis Assoc Disord 19 (4): 186–94. PMID 16327345.
- ↑ Cruz VT, Pais J, Teixeira A, Nunes B (2004). «[The initial symptoms of Alzheimer disease: caregiver perception]» (Portuguese). Acta Med Port 17 (6): 435–44. PMID 16197855.
- ↑ Clarfield AM (October 2003). «The decreasing prevalence of reversible dementias: an updated meta-analysis». Arch. Intern. Med. 163 (18): 2219–29.DOI:10.1001/archinte.163.18.2219. PMID 14557220.
- ↑ Geldmacher DS, Whitehouse PJ (May 1997). «Differential diagnosis of Alzheimer’s disease».Neurology 48 (5 Suppl 6): S2–9. PMID 9153154.
- ↑ Potter GG, Steffens DC (May 2007). «Contribution of depression to cognitive impairment and dementia in older adults». Neurologist 13 (3): 105–17.DOI:10.1097/01.nrl.0000252947.15389.a9. PMID 17495754.
- ↑ Bonte FJ, Harris TS, Hynan LS, Bigio EH, White CL (July 2006). «Tc-99m HMPAO SPECT in the differential diagnosis of the dementias with histopathologic confirmation». Clin Nucl Med 31 (7): 376–8.DOI:10.1097/01.rlu.0000222736.81365.63. PMID 16785801.
- ↑ Dougall NJ, Bruggink S, Ebmeier KP (2004). «Systematic review of the diagnostic accuracy of 99mTc-HMPAO-SPECT in dementia». Am J Geriatr Psychiatry 12 (6): 554–70.DOI:10.1176/appi.ajgp.12.6.554. PMID 15545324.
- ↑ Kemppainen NM, Aalto S, Karrasch M, et al (January 2008). «Cognitive reserve hypothesis: Pittsburgh Compound B and fluorodeoxyglucose positron emission tomography in relation to education in mild Alzheimer’s disease». Ann. Neurol. 63 (1): 112–8.DOI:10.1002/ana.21212. PMID 18023012.
- ↑ Ikonomovic MD, Klunk WE, Abrahamson EE, et al(June 2008). «Post-mortem correlates of in vivo PiB-PET amyloid imaging in a typical case of Alzheimer’s disease». Brain 131 (Pt 6): 1630–45.DOI:10.1093/brain/awn016. PMID 18339640.
- ↑ Jack CR, Lowe VJ, Senjem ML, et al (March 2008). «11C PiB and structural MRI provide complementary information in imaging of Alzheimer’s disease and amnestic mild cognitive impairment». Brain 131 (Pt 3): 665–80. DOI:10.1093/brain/awm336. PMID 18263627.
- ↑ Marksteiner J, Hinterhuber H, Humpel C (June 2007). «Cerebrospinal fluid biomarkers for diagnosis of Alzheimer’s disease: beta-amyloid(1-42), tau, phospho-tau-181 and total protein». Drugs Today 43 (6): 423–31. DOI:10.1358/dot.2007.43.6.1067341. PMID 17612711.
- ↑ Geula C, Mesulam MM (1995). «Cholinesterases and the pathology of Alzheimer disease». Alzheimer Dis Assoc Disord 9 Suppl 2: 23–28. PMID 8534419.
- ↑ Stahl SM (2000). «The new cholinesterase inhibitors for Alzheimer’s disease, Part 2: illustrating their mechanisms of action». J Clin Psychiatry 61 (11): 813–814. PMID 11105732.
- ↑ US National Library of Medicine (Medline Plus). Donepezil(англ.) (8 студзеня 2007). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 20 сакавіка 2008.
- ↑ US National Library of Medicine (Medline Plus). Galantamine(англ.) (8 студзеня 2007). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 20 сакавіка 2008.
- ↑ US National Library of Medicine (Medline Plus). Rivastigmine(англ.) (8 студзеня 2007). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 20 сакавіка 2008.
- ↑ US National Library of Medicine (Medline Plus). Rivastigmine Transdermal(англ.) (8 студзеня 2007). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 20 сакавіка 2008.
- ↑ Birks J (2006). «Cholinesterase inhibitors for Alzheimer’s disease». Cochrane Database Syst Rev (1): CD005593. DOI:10.1002/14651858.CD005593. PMID 16437532.
- ↑ Birks J, Harvey RJ (2006). «Donepezil for dementia due to Alzheimer’s disease». Cochrane Database Syst Rev (1): CD001190.DOI:10.1002/14651858.CD001190.pub2. PMID 16437430.
- ↑ Raschetti R, Albanese E, Vanacore N, Maggini M (2007). «Cholinesterase inhibitors in mild cognitive impairment: a systematic review of randomised trials».PLoS Med 4 (11): e338.DOI:10.1371/journal.pmed.0040338. PMID 18044984.
- ↑ Aricept Prescribing information (нявызн.) (PDF) (недаступная спасылка). Eisai and Pfizer. Архівавана з першакрыніцы 10 верасня 2008. Праверана 18 жніўня 2008.
- ↑ Razadyne ER U.S. Full Prescribing Information (нявызн.) (PDF) (недаступная спасылка). Ortho-McNeil Neurologics. Архівавана з першакрыніцы 27 лютага 2008. Праверана 19 лютага 2008.
- ↑ Exelon ER U.S. Prescribing Information (нявызн.) (PDF). Novartis Pharmaceuticals. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 19 лютага 2008.
- ↑ Exelon U.S. Prescribing Information (нявызн.) (PDF) (недаступная спасылка). Novartis Pharmaceuticals. Архівавана з першакрыніцы 10 ліпеня 2007. Праверана 21 лютага 2008.
- ↑ Exelon Warning Letter (нявызн.) (PDF) (недаступная спасылка). FDA. Архівавана з першакрыніцы 10 верасня 2008. Праверана 2 чэрвеня 2015.
- 1 2 Lipton SA (2006). “Paradigm shift in neuroprotection by NMDA receptor blockade: memantine and beyond”. Nat Rev Drug Discov 5 (2): 160–170. doi:10.1038/nrd1958. PMID 16424917.
- ↑ Memantine (нявызн.). US National Library of Medicine (Medline) (4 студзеня 2004). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 22 сакавіка 2008.
- ↑ Areosa Sastre A, McShane R, Sherriff F (2004). “Memantine for dementia”. Cochrane Database Syst Rev (4): CD003154. doi:10.1002/14651858.CD003154.pub2. PMID 15495043.
- ↑ Namenda Prescribing Information (нявызн.) (PDF). Forest Pharmaceuticals. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 19 лютага 2008.
- ↑ Raina P, Santaguida P, Ismaila A, et al (2008). “Effectiveness of cholinesterase inhibitors and memantine for treating dementia: evidence review for a clinical practice guideline”. Annals of Internal Medicine 148 (5): 379–397. PMID 18316756.
- ↑ Ballard C, Waite J (2006). “The effectiveness of atypical antipsychotics for the treatment of aggression and psychosis in Alzheimer’s disease”. Cochrane Database Syst Rev (1): CD003476. doi:10.1002/14651858.CD003476.pub2. PMID 16437455.
- ↑ Ballard C, Lana MM, Theodoulou M, et al (2008). “A Randomised, Blinded, Placebo-Controlled Trial in Dementia Patients Continuing or Stopping Neuroleptics (The DART-AD Trial)”. PLoS Med. 5 (4): e76. doi:10.1371/journal.pmed.0050076. PMID 18384230.
- ↑ Sink KM, Holden KF, Yaffe K (2005). “Pharmacological treatment of neuropsychiatric symptoms of dementia: a review of the evidence”. JAMA 293 (5): 596–608. doi:10.1001/jama.293.5.596. PMID 15687315.
- 1 2
Ballard C, Hanney ML, Theodoulou M, Douglas S, McShane R, Kossakowski K, Gill R, Juszczak E, Yu L-M, Jacoby R (9 January 2009). “The dementia antipsychotic withdrawal trial (DART-AD): long-term follow-up of a randomised placebo-controlled trial”. Lancet Neurology. doi:10.1016/S1474-4422(08)70295-3. PMID 19138567. Lay summary. - 1 2 3 4 5 6 7 Practice Guideline for the Treatment of Patients with Alzheimer’s disease and Other Dementias (нявызн.) (PDF). American Psychiatric Association (October 2007). doi:10.1176/appi.books.9780890423967.152139. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 28 снежня 2007.
- ↑ Bottino CM, Carvalho IA, Alvarez AM, et al (2005). “Cognitive rehabilitation combined with drug treatment in Alzheimer’s disease patients: a pilot study”. Clin Rehabil 19 (8): 861–869. doi:10.1191/0269215505cr911oa. PMID 16323385.
- ↑ Doody RS, Stevens JC, Beck C, et al (2001). “Practice parameter: management of dementia (an evidence-based review). Report of the Quality Standards Subcommittee of the American Academy of Neurology”. Neurology 56 (9): 1154–1166. PMID 11342679.
- ↑ Hermans DG, Htay UH, McShane R (2007). “Non-pharmacological interventions for wandering of people with dementia in the domestic setting”. Cochrane Database Syst Rev (1): CD005994. doi:10.1002/14651858.CD005994.pub2. PMID 17253573.
- ↑ Robinson L, Hutchings D, Dickinson HO, et al (2007). “Effectiveness and acceptability of non-pharmacological interventions to reduce wandering in dementia: a systematic review”. Int J Geriatr Psychiatry 22 (1): 9–22. doi:10.1002/gps.1643. PMID 17096455.
- ↑ Woods B, Spector A, Jones C, Orrell M, Davies S (2005). “Reminiscence therapy for dementia”. Cochrane Database Syst Rev (2): CD001120. doi:10.1002/14651858.CD001120.pub2. PMID 15846613.
- ↑ Peak JS, Cheston RI (2002). “Using simulated presence therapy with people with dementia”. Aging Ment Health 6 (1): 77–81. doi:10.1080/13607860120101095. PMID 11827626.
- ↑ Camberg L, Woods P, Ooi WL, et al (1999). “Evaluation of Simulated Presence: a personalised approach to enhance well-being in persons with Alzheimer’s disease”. J Am Geriatr Soc 47 (4): 446–452. PMID 10203120. https://archive.org/details/sim_journal-of-the-american-geriatrics-society_1999-04_47_4/page/446.
- ↑ Neal M, Briggs M (2003). “Validation therapy for dementia”. Cochrane Database Syst Rev (3): CD001394. doi:10.1002/14651858.CD001394. PMID 12917907.
- ↑ Chung JC, Lai CK, Chung PM, French HP (2002). “Snoezelen for dementia”. Cochrane Database Syst Rev (4): CD003152. doi:10.1002/14651858.CD003152. PMID 12519587.
- ↑ Spector A, Orrell M, Davies S, Woods B (2000). “Withdrawn: Reality orientation for dementia”. Cochrane Database Syst Rev (3): CD001119. doi:10.1002/14651858.CD001119.pub2. PMID 17636652.
- ↑ Spector A, Thorgrimsen L, Woods B, et al (2003). “Efficacy of an evidence-based cognitive stimulation therapy programme for people with dementia: randomised controlled trial”. Br J Psychiatry 183: 248–254. doi:10.1192/bjp.183.3.248. PMID 12948999.
- 1 2 The MetLife study of Alzheimer’s disease: The caregiving experience (нявызн.) (PDF) (недаступная спасылка). MetLife Mature Market Institute (August 2006). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 12 лютага 2008.
- 1 2 3 Thompson CA, Spilsbury K, Hall J, Birks Y, Barnes C, Adamson J (2007). “Systematic review of information and support interventions for caregivers of people with dementia”. BMC Geriatr 7: 18. doi:10.1186/1471-2318-7-18. PMID 17662119.
- 1 2 Schneider J, Murray J, Banerjee S, Mann A (August 1999). “EUROCARE: a cross-national study of co-resident spouse carers for people with Alzheimer’s disease: I—Factors associated with carer burden”. International Journal of Geriatric Psychiatry 14 (8): 651–661. doi:10.1002/(SICI)1099-1166(199908)14:8<651::AID-GPS992>3.0.CO;2-B. PMID 10489656. https://archive.org/details/sim_international-journal-of-geriatric-psychiatry_1999-08_14_8/page/651. Retrieved on 2008-07-04.
- ↑ Gitlin LN, Corcoran M, Winter L, Boyce A, Hauck WW (February 2001). “A randomized, controlled trial of a home environmental intervention: effect on efficacy and upset in caregivers and on daily function of persons with dementia”. Gerontologist 41 (1): 4–14. PMID 11220813. http://gerontologist.gerontologyjournals.org/cgi/pmidlookup?view=long&pmid=11220813. Retrieved on 2008-07-15. (недаступная спасылка)
- ↑ Gitlin LN, Hauck WW, Dennis MP, Winter L (March 2005). “Maintenance of effects of the home environmental skill-building program for family caregivers and individuals with Alzheimer’s disease and related disorders”. J. Gerontol. A Biol. Sci. Med. Sci. 60 (3): 368–74. PMID 15860476.
- ↑ Treating behavioral and psychiatric symptoms (нявызн.). Alzheimer’s Association (2006). Архівавана з першакрыніцы 25 верасня 2006. Праверана 25 верасня 2006.
- ↑
Dunne TE, Neargarder SA, Cipolloni PB, Cronin-Golomb A (2004). “Visual contrast enhances food and liquid intake in advanced Alzheimer’s disease”. Clinical Nutrition 23 (4): 533–538. doi:10.1016/j.clnu.2003.09.015. PMID 15297089. https://archive.org/details/sim_clinical-nutrition_2004-08_23_4/page/533. - ↑ Dudek, Susan G. (2007). Nutrition essentials for nursing practice. Hagerstown, Maryland: Lippincott Williams & Wilkins. pp. 360. ISBN 0-7817-6651-6. http://books.google.com/books?id=01zo6yf0IUEC&pg=PA360&dq=alzheimer%27s+chew&lr=&client=firefox-a&sig=ACfU3U05ChdcpPonim4W-Z1HIJdPQ93l7Q. Retrieved on 2008-08-19.
- ↑ Dennehy C (2006). “Analysis of patients’ rights: dementia and PEG insertion”. Br J Nurs 15 (1): 18–20. PMID 16415742.
- ↑ Chernoff R (April 2006). “Tube feeding patients with dementia”. Nutr Clin Pract 21 (2): 142–6. PMID 16556924. https://archive.org/details/sim_nutrition-in-clinical-practice_2006-04_21_2/page/142.
- ↑ Head B (January 2003). “Palliative care for persons with dementia”. Home Healthc Nurse 21 (1): 53–60; quiz 61. PMID 12544465.
- ↑ Friedlander AH, Norman DC, Mahler ME, Norman KM, Yagiela JA (September 2006). “Alzheimer’s disease: psychopathology, medical management and dental implications”. J Am Dent Assoc 137 (9): 1240–51. PMID 16946428.
- ↑ Belmin J (2007). “Practical guidelines for the diagnosis and management of weight loss in Alzheimer’s disease: a consensus from appropriateness ratings of a large expert panel”. J Nutr Health Aging 11 (1): 33–7. PMID 17315078.
- ↑ McCurry SM, Gibbons LE, Logsdon RG, Vitiello M, Teri L (October 2003). “Training caregivers to change the sleep hygiene practices of patients with dementia: the NITE-AD project”. J Am Geriatr Soc 51 (10): 1455–60. PMID 14511168.
- ↑ Perls TT, Herget M (December 1995). “Higher respiratory infection rates on an Alzheimer’s special care unit and successful intervention”. J Am Geriatr Soc 43 (12): 1341–4. PMID 7490383.
- ↑ Shega JW, Levin A, Hougham GW, et al (April 2003). “Palliative Excellence in Alzheimer Care Efforts (PEACE): a program description”. J Palliat Med 6 (2): 315–20. doi:10.1089/109662103764978641. PMID 12854952.
- 1 2 Bowen JD, Malter AD, Sheppard L, et al (August 1996). “Predictors of mortality in patients diagnosed with probable Alzheimer’s disease”. Neurology 47 (2): 433–9. PMID 8757016. https://archive.org/details/sim_neurology_1996-08_47_2/page/433.
- 1 2 Dodge HH, Shen C, Pandav R, DeKosky ST, Ganguli M (February 2003). “Functional transitions and active life expectancy associated with Alzheimer disease”. Arch. Neurol. 60 (2): 253–9. PMID 12580712.
- ↑ Larson EB, Shadlen MF, Wang L, et al (April 2004). “Survival after initial diagnosis of Alzheimer disease”. Ann. Intern. Med. 140 (7): 501–9. PMID 15068977.
- ↑ Jagger C, Clarke M, Stone A (January 1995). “Predictors of survival with Alzheimer’s disease: a community-based study”. Psychol Med 25 (1): 171–7. PMID 7792352. https://archive.org/details/sim_psychological-medicine_1995-01_25_1/page/171.
- 1 2 Ganguli M, Dodge HH, Shen C, Pandav RS, DeKosky ST (May 2005). “Alzheimer disease and mortality: a 15-year epidemiological study”. Arch. Neurol. 62 (5): 779–84. doi:10.1001/archneur.62.5.779. PMID 15883266.
- ↑ Kawas CH (2006). “Medications and diet: protective factors for AD?”. Alzheimer Dis Assoc Disord 20 (3 Suppl 2): S89–96. PMID 16917203.
- ↑ Luchsinger JA, Mayeux R (2004). “Dietary factors and Alzheimer’s disease”. Lancet Neurol 3 (10): 579–87. doi:10.1016/S1474-4422(04)00878-6. PMID 15380154.
- ↑ Luchsinger JA, Noble JM, Scarmeas N (2007). “Diet and Alzheimer’s disease”. Curr Neurol Neurosci Rep 7 (5): 366–72. doi:10.1007/s11910-007-0057-8. PMID 17764625.
- ↑ Szekely CA, Breitner JC, Zandi PP (2007). “Prevention of Alzheimer’s disease”. Int Rev Psychiatry 19 (6): 693–706. doi:10.1080/09540260701797944. PMID 18092245.
- ↑ Scarmeas N, Stern Y, Mayeux R, Luchsinger JA (2006). “Mediterranean diet, Alzheimer disease, and vascular mediation”. Arch. Neurol. 63 (12): 1709–1717. doi:10.1001/archneur.63.12.noc60109. PMID 17030648.
- ↑ Scarmeas N, Luchsinger JA, Mayeux R, Stern Y (2007). “Mediterranean diet and Alzheimer disease mortality”. Neurology 69 (11): 1084–93. doi:10.1212/01.wnl.0000277320.50685.7c. PMID 17846408.
- ↑ Barberger-Gateau P, Raffaitin C, Letenneur L, Berr C, Tzourio C, Dartigues JF, Alpérovitch A (2007). “Dietary patterns and risk of dementia: the Three-City cohort study”. Neurology 69 (20): 1921–1930. doi:10.1212/01.wnl.0000278116.37320.52. PMID 17998483.
- ↑ Dai Q, Borenstein AR, Wu Y, Jackson JC, Larson EB (2006). “Fruit and vegetable juices and Alzheimer’s disease: the Kame Project”. American Journal of Medicine 119 (9): 751–759. doi:10.1016/j.amjmed.2006.03.045. PMID 16945610. https://archive.org/details/sim_american-journal-of-medicine_2006-09_119_9/page/751.
- ↑ Savaskan E, Olivieri G, Meier F, Seifritz E, Wirz-Justice A, Müller-Spahn F (2003). “Red wine ingredient resveratrol protects from beta-amyloid neurotoxicity”. Gerontology 49 (6): 380–383. doi:10.1159/000073766. PMID 14624067.
- ↑ Morris MC, Schneider JA, Tangney CC (2006). “Thoughts on B-vitamins and dementia”. J. Alzheimers Dis. 9 (4): 429–33. PMID 16917152.
- ↑ Landmark K (2006). “[Could intake of vitamins C and E inhibit development of Alzheimer dementia?]” (in Norwegian). Tidsskr. Nor. Laegeforen. 126 (2): 159–61. PMID 16415937.
- ↑ Luchsinger JA, Tang MX, Miller J, Green R, Mayeux R (2007). “Relation of higher folate intake to lower risk of Alzheimer disease in the elderly”. Arch. Neurol. 64 (1): 86–92. doi:10.1001/archneur.64.1.86. PMID 17210813.
- ↑ Morris MC, Evans DA, Bienias JL, et al (August 2004). “Dietary niacin and the risk of incident Alzheimer’s disease and of cognitive decline”. J. Neurol. Neurosurg. Psychiatr. 75 (8): 1093–9. doi:10.1136/jnnp.2003.025858. PMID 15258207.
- ↑ Morris MC, Evans DA, Schneider JA, Tangney CC, Bienias JL, Aggarwal NT (2006). “Dietary folate and vitamins B-12 and B-6 not associated with incident Alzheimer’s disease”. J. Alzheimers Dis. 9 (4): 435–43. PMID 16917153.
- ↑ Malouf M, Grimley EJ, Areosa SA (2003). “Folic acid with or without vitamin B12 for cognition and dementia”. Cochrane Database Syst Rev (4): CD004514. doi:10.1002/14651858.CD004514. PMID 14584018.
- ↑ Sun Y, Lu CJ, Chien KL, Chen ST, Chen RC (2007). “Efficacy of multivitamin supplementation containing vitamins B6 and B12 and folic acid as adjunctive treatment with a cholinesterase inhibitor in Alzheimer’s disease: a 26-week, randomised, double-blind, placebo-controlled study in Taiwanese patients”. Clin Ther 29 (10): 2204–14. doi:10.1016/j.clinthera.2007.10.012. PMID 18042476.
- ↑ Boothby LA, Doering PL (2005). “Vitamin C and vitamin E for Alzheimer’s disease”. Ann Pharmacother 39 (12): 2073–80. doi:10.1345/aph.1E495. PMID 16227450. https://archive.org/details/sim_annals-of-pharmacotherapy_2005-12_39_12/page/2073.
- ↑ Gray SL, Anderson ML, Crane PK, Breitner JC, McCormick W, Bowen JD, Teri L, Larson E (2008). “Antioxidant vitamin supplement use and risk of dementia or Alzheimer’s disease in older adults”. J Am Geriatr Soc 56 (2): 291–295. doi:10.1111/j.1532-5415.2007.01531.x. PMID 18047492.
- ↑ Garcia-Alloza M, Borrelli LA, Rozkalne A, Hyman BT, Bacskai BJ (2007). “Curcumin labels amyloid pathology in vivo, disrupts existing plaques, and partially restores distorted neurites in an Alzheimer mouse model”. Journal of Neurochemistry 102 (4): 1095–1104. doi:10.1111/j.1471-4159.2007.04613.x. PMID 17472706.
- ↑ Lim GP, Chu T, Yang F, Beech W, Frautschy SA, Cole GM (2001). “The curry spice curcumin reduces oxidative damage and amyloid pathology in an Alzheimer transgenic mouse”. Journal of Neuroscience 21 (21): 8370–8377. PMID 11606625.
- ↑ Rosendorff C, Beeri MS, Silverman JM (2007). “Cardiovascular risk factors for Alzheimer’s disease”. Am J Geriatr Cardiol 16 (3): 143–9. PMID 17483665.
- ↑ Patterson C, Feightner JW, Garcia A, Hsiung GY, MacKnight C, Sadovnick AD (February 2008). “Diagnosis and treatment of dementia: 1. Risk assessment and primary prevention of Alzheimer disease”. CMAJ 178 (5): 548–56. doi:10.1503/cmaj.070796. PMID 18299540.
- ↑ Reiss AB, Wirkowski E (2007). “Role of HMG-CoA reductase inhibitors in neurological disorders : progress to date”. Drugs 67 (15): 2111–20. PMID 17927279.
- ↑ Kuller LH (August 2007). “Statins and dementia”. Curr Atheroscler Rep 9 (2): 154–61. PMID 17877925.
- ↑ Szekely CA, Breitner JC, Fitzpatrick AL, et al (January 2008). “NSAID use and dementia risk in the Cardiovascular Health Study: role of APOE and NSAID type”. Neurology 70 (1): 17–24. doi:10.1212/01.wnl.0000284596.95156.48. PMID 18003940.
- ↑ Craig MC, Murphy DG (October 2007). “Estrogen: effects on normal brain function and neuropsychiatric disorders”. Climacteric 10 Suppl 2: 97–104. doi:10.1080/13697130701598746. PMID 17882683.
- ↑ Mori K, Takeda M (September 2007). “[Hormone replacement Up-to-date. Hormone replacement therapy and brain function]” (in Japanese). Clin Calcium 17 (9): 1349–54. PMID 17767023.
- ↑ Birks J, Grimley Evans J (2007). “Ginkgo biloba for cognitive impairment and dementia”. Cochrane Database Syst Rev (2): CD003120. doi:10.1002/14651858.CD003120.pub2. PMID 17443523. http://mrw.interscience.wiley.com/cochrane/clsysrev/articles/CD003120/frame.html. Retrieved on 2008-02-22.
- ↑ DeKosky ST, Williamson JD, Fitzpatrick AL et al. (2008). “Ginkgo biloba for Prevention of Dementia”. Journal of the American Medical Association 300 (19): 2253–2262. http://jama.ama-assn.org/cgi/content/full/300/19/2253. Retrieved on 2008-11-18.
- ↑ Verghese J, Lipton RB, Katz MJ, et al (June 2003). “Leisure activities and the risk of dementia in the elderly”. N. Engl. J. Med. 348 (25): 2508–16. doi:10.1056/NEJMoa022252. PMID 12815136.
- ↑ Bennett DA, Schneider JA, Tang Y, Arnold SE, Wilson RS (2006). “The effect of social networks on the relation between Alzheimer’s disease pathology and level of cognitive function in old people: a longitudinal cohort study”. Lancet Neurol 5 (5): 406–412. doi:10.1016/S1474-4422(06)70417-3. PMID 16632311.
- ↑ Bialystok E, Craik FIM, Freedman M (2007). “Bilingualism as a protection against the onset of symptoms of dementia”. Neuropsychologia 42 (2): 459–464. doi:10.1016/j.neuropsychologia.2006.10.009.
- ↑ Davanipour Z, Tseng CC, Lee PJ, Sobel E (2007). “A case-control study of occupational magnetic field exposure and Alzheimer’s disease: results from the California Alzheimer’s Disease Diagnosis and Treatment Centers”. BMC Neurol 7: 13. doi:10.1186/1471-2377-7-13. PMID 17559686.
- ↑ Qiu C, Fratiglioni L, Karp A, Winblad B, Bellander T (November 2004). “Occupational exposure to electromagnetic fields and risk of Alzheimer’s disease”. Epidemiology 15 (6): 687–94. PMID 15475717. http://meta.wkhealth.com/pt/pt-core/template-journal/lwwgateway/media/landingpage.htm?issn=1044-3983&volume=15&issue=6&spage=687. Retrieved on 2008-09-22. Архівавана 24 мая 2013.
- ↑ Shcherbatykh I, Carpenter DO (May 2007). “The role of metals in the etiology of Alzheimer’s disease”. J. Alzheimers Dis. 11 (2): 191–205. PMID 17522444.
- ↑ Rondeau V, Commenges D, Jacqmin-Gadda H, Dartigues JF (July 2000). “Relation between aluminum concentrations in drinking water and Alzheimer’s disease: an 8-year follow-up study”. Am. J. Epidemiol. 152 (1): 59–66. PMID 10901330.
- ↑ Kukull WA, Larson EB, Bowen JD, et al (June 1995). “Solvent exposure as a risk factor for Alzheimer’s disease: a case-control study”. Am. J. Epidemiol. 141 (11): 1059–71; discussion 1072–9. PMID 7771442.
- ↑ Santibáñez M, Bolumar F, García AM (2007). “Occupational risk factors in Alzheimer’s disease: a review assessing the quality of published epidemiological studies”. Occupational and Environmental Medicine 64 (11): 723–732. doi:10.1136/oem.2006.028209. PMID 17525096.
- ↑ Seidler A, Geller P, Nienhaus A, et al (February 2007). “Occupational exposure to low frequency magnetic fields and dementia: a case-control study”. Occup Environ Med 64 (2): 108–14. doi:10.1136/oem.2005.024190. PMID 17043077.
- ↑ Rondeau V (2002). “A review of epidemiologic studies on aluminum and silica in relation to Alzheimer’s disease and associated disorders”. Rev Environ Health 17 (2): 107–21. PMID 12222737.
- ↑ Martyn CN, Coggon DN, Inskip H, Lacey RF, Young WF (May 1997). “Aluminum concentrations in drinking water and risk of Alzheimer’s disease”. Epidemiology 8 (3): 281–6. PMID 9115023.
- ↑ Graves AB, Rosner D, Echeverria D, Mortimer JA, Larson EB (September 1998). “Occupational exposures to solvents and aluminium and estimated risk of Alzheimer’s disease”. Occup Environ Med 55 (9): 627–33. PMID 9861186.
- ↑ Allegri RF, Butman J, Arizaga RL, et al (August 2007). “Economic impact of dementia in developing countries: an evaluation of costs of Alzheimer-type dementia in Argentina”. Int Psychogeriatr 19 (4): 705–18. doi:10.1017/S1041610206003784. PMID 16870037.
- ↑ Suh GH, Knapp M, Kang CJ (August 2006). “The economic costs of dementia in Korea, 2002”. Int J Geriatr Psychiatry 21 (8): 722–8. doi:10.1002/gps.1552. PMID 16858741. https://archive.org/details/sim_international-journal-of-geriatric-psychiatry_2006-08_21_8/page/722.
- ↑ Wimo A, Jonsson L, Winblad B (2006). “An estimate of the worldwide prevalence and direct costs of dementia in 2003”. Dement Geriatr Cogn Disord 21 (3): 175–81. doi:10.1159/000090733. PMID 16401889.
- 1 2 Moore MJ, Zhu CW, Clipp EC (July 2001). “Informal costs of dementia care: estimates from the National Longitudinal Caregiver Study”. J Gerontol B Psychol Sci Soc Sci 56 (4): S219–28. PMID 11445614.
- ↑ Jönsson L, Eriksdotter Jönhagen M, Kilander L, et al (May 2006). “Determinants of costs of care for patients with Alzheimer’s disease”. Int J Geriatr Psychiatry 21 (5): 449–59. doi:10.1002/gps.1489. PMID 16676288. https://archive.org/details/sim_international-journal-of-geriatric-psychiatry_2006-05_21_5/page/449.
- ↑ Murray J, Schneider J, Banerjee S, Mann A (August 1999). “EUROCARE: a cross-national study of co-resident spouse carers for people with Alzheimer’s disease: II–A qualitative analysis of the experience of caregiving”. Int J Geriatr Psychiatry 14 (8): 662–7. PMID 10489657. https://archive.org/details/sim_international-journal-of-geriatric-psychiatry_1999-08_14_8/page/662.
- 1 2 Zhu CW, Sano M (2006). “Economic considerations in the management of Alzheimer’s disease”. Clin Interv Aging 1 (2): 143–54. PMID 18044111.
- ↑ Gaugler JE, Kane RL, Kane RA, Newcomer R (April 2005). “Early community-based service utilization and its effects on institutionalization in dementia caregiving”. Gerontologist 45 (2): 177–85. PMID 15799982.
- ↑ Ritchie K, Lovestone S (November 2002). “The dementias”. Lancet 360 (9347): 1759–66. doi:10.1016/S0140-6736(02)11667-9. PMID 12480441.
- 1 2 Brodaty H, Hadzi-Pavlovic D (September 1990). “Psychosocial effects on carers of living with persons with dementia”. Aust N Z J Psychiatry 24 (3): 351–61. PMID 2241719.
- 1 2 Donaldson C, Tarrier N, Burns A (April 1998). “Determinants of carer stress in Alzheimer’s disease”. Int J Geriatr Psychiatry 13 (4): 248–56. PMID 9646153. https://archive.org/details/sim_international-journal-of-geriatric-psychiatry_1998-04_13_4/page/248.
- ↑ Pusey H, Richards D (May 2001). “A systematic review of the effectiveness of psychosocial interventions for carers of people with dementia”. Aging Ment Health 5 (2): 107–19. PMID 11511058.
- ↑ Iris (нявызн.). IMDB (18 студзеня 2002). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 24 студзеня 2008.
- ↑ Bayley John (2000). Iris: a memoir of Iris Murdoch. London: Abacus. ISBN 9780349112152. OCLC 41960006.
- ↑ The notebook (нявызн.). IMDB. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 22 лютага 2008.
- ↑ Sparks Nicholas (1996). The notebook. Thorndike, Maine: Thorndike Press. pp. 268. ISBN 078620821X. https://archive.org/details/notebook00spar_1/page/268.
- ↑ Nae meorisokui jiwoogae (нявызн.). IMDB. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 2 лютага 2011.
- ↑ Thanmathra (нявызн.). Webindia123.com. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 24 студзеня 2008.
- ↑ Ashita no kioku (нявызн.). IMDB. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 24 студзеня 2008.
- ↑ Munro Alice (2001). Hateship, Friendship, Courtship, Loveship, Marriage. New York: A.A. Knopf. ISBN 9780375413001. OCLC 46929223. https://archive.org/details/hateshipfriendsh00munr.
- ↑ Malcolm and Barbara: A love story (нявызн.) (недаступная спасылка). Dfgdocs. Архівавана з першакрыніцы 18 ліпеня 2013. Праверана 24 студзеня 2008.
- ↑ Malcolm and Barbara: A love story (нявызн.). BBC Cambridgeshire. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 2 сакавіка 2008.
- ↑ Alzheimer’s film-maker to face ITV lawyers (нявызн.), Guardian Media (7 жніўня 2007). Праверана 24 студзеня 2008.
- ↑ Garrard P, Maloney LM, Hodges JR, Patterson K (February 2005). “The effects of very early Alzheimer’s disease on the characteristics of writing by a renowned author”. Brain 128 (Pt 2): 250–60. doi:10.1093/brain/awh341. PMID 15574466. https://archive.org/details/sim_brain_2005-02_128_2/page/250.
- ↑ Sherman FT (September 2004). “Did President Reagan have mild cognitive impairment while in office? Living longer with Alzheimer’s Disease”. Geriatrics 59 (9): 11, 15. PMID 15461232.
- ↑ Hungary legend Puskas dies at 79 (нявызн.). BBC News (17 лістапада 2006). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 25 студзеня 2008.
- ↑ Маргарет Тэтчер была выше слабостей и неудач (нявызн.). Правда.ру. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 06.03.2009.
- ↑ Prime Ministers in History: Harold Wilson (нявызн.). London: 10 Downing Street. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 18 жніўня 2008.
- ↑ “Mi padre no reconoció al Rey pero notó el cariño” (нявызн.). Madrid: El País (2008). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 1 кастрычніка 2008.
- ↑ Peter Falk leidet an Alzheimer (ням.)
- ↑ Chicago Rita Hayworth Gala (нявызн.). Alzheimer’s Association (2007). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 25 студзеня 2008.
- ↑ Charlton Heston has Alzheimer’s symptoms (нявызн.). CNN (9 жніўня 2002). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 25 студзеня 2008.
- ↑ Pauli Michelle. Pratchett announces he has Alzheimer’s (нявызн.), Guardian News and Media (12 снежня 2007). Праверана 18 жніўня 2008.
Літаратура
На рускай мове:
- Ю. Г. Каминский, Е. А. Косенко «Популярно и не очень о болезни Альцгеймера» Либроком, 2009 г., 136 стр. ISBN 978-5-397-00194-6
- Билл Грант «Старческое слабоумие. Болезнь Альцгеймера и другие формы.» Alzheimer’s Disease. A Carer’s Guide Серия: Советы врача Норинт, 2003 г., 80 стр. ISBN 5-7711-0161-3
На англійскай мове:
- Cummings JL, Frank JC, Cherry D, Kohatsu ND, Kemp B, Hewett L, Mittman B (2002). “Guidelines for managing Alzheimer’s disease: Part I. Assessment”. American Family Physician 65 (11): 2263–2272. PMID 12074525. http://www.aafp.org/afp/20020601/2263.html.
- Cummings JL, Frank JC, Cherry D, Kohatsu ND, Kemp B, Hewett L, Mittman B (2002). “Guidelines for managing Alzheimer’s disease: Part II. Treatment”. American Family Physician 65 (12): 2525–2534. PMID 12086242. http://www.aafp.org/afp/20020615/2525.html.
- Genes, lifestyles, and crossword puzzles: Can Alzheimer’s disease be prevented? (нявызн.) (PDF). US Department of Health and Human Services, National Institute on Aging. Архівавана з першакрыніцы 25 жніўня 2011. Праверана 29 лютага 2008.
- Russell D, Barston S, White M. Alzheimer’s Behavior Management: Learn to manage common behavior problems (нявызн.). helpguide.org (19 снежня 2007). Архівавана з першакрыніцы 25 жніўня 2011. Праверана 29 лютага 2008.
- Rodgers AB (2003). Alzheimer’s Disease: Unraveling the Mystery. National Institute on Aging. http://www.nia.nih.gov/Alzheimers/Publications/UnravelingTheMystery. Retrieved on 2008-08-22.
Спасылкі
 На Вікісховішчы ёсць медыяфайлы па тэме Хвароба Альцгеймера
На Вікісховішчы ёсць медыяфайлы па тэме Хвароба Альцгеймера- Сучасныя ўяўленні аб хваробе Альцгеймера Архівавана 25 лютага 2013.. (руск.)
- Даследчы цэнтр хваробы Альцгеймера. National Institute of Aging. (англ.)
- Альцгеймераўская асацыяцыя Архівавана 30 ліпеня 2012.. (англ.)
Гэты артыкул уваходзіць у лік выдатных артыкулаў беларускамоўнага раздзела Вікіпедыі. |
Катэгорыя·Хвароба Альцгеймера
Катэгорыя·Старонкі з няправільным сінтаксісам спасылак на крыніцы
Катэгорыя·Вікіпедыя·Істотныя артыкулы
Катэгорыя·Захворванні паводле алфавіта
Катэгорыя·Вікіпедыя·Выдатныя артыкулы па біялогіі
Катэгорыя·Вікіпедыя·Выдатныя артыкулы паводле алфавіта
Катэгорыя·Нейрадэгенератыўныя захворванні
Катэгорыя·Вікіпедыя·Артыкулы з крыніцамі з Вікідадзеных
Катэгорыя·Вікіпедыя·Артыкулы з непрацоўнымі спасылкамі
Катэгорыя·Вікіпедыя·Артыкулы з пераазначэннем значэння з Вікідадзеных
